Dyskopatia jest bardzo powszechnym pojęciem pojawiającym się z przy okazji większości bólów kręgosłupa. Jest to szeroki termin, odnoszący się do schorzeń w obrębie krążka międzykręgowego, zwanego potocznie dyskiem. W wyniku przeciążeń dochodzi do jego zwyrodnienia i uszkodzenia, co w dłuższym okresie czasu prowadzi do zmniejszania przestrzeni międzykręgowej oraz zwyrodnienia stawów międzykręgowych. Tak więc dyskopatia stanowi niejako jeden z pierwszych etapów choroby zwyrodnieniowej kręgosłupa.
Reklama
Anatomia kręgosłupa
Żeby móc mówić o zwyrodnieniu krążka międzykręgowego, trzeba sobie uświadomić gdzie on się dokładnie znajduje i jaką spełnia rolę.
Kręgosłup człowieka składa się z 33 bądź 34 kręgów, podzielonych na odcinki:
- 7 kręgów szyjnych
- 12 kręgów piersiowych
- 5 kręgów lędźwiowych
- 5 zrośniętych kręgów krzyżowych
- 4-5 kręgów guzicznych
Reklama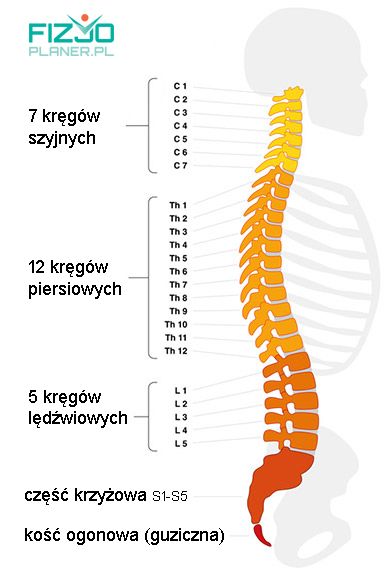 Kręgi zbudowane są z szerokiej części przedniej – utworzonej przez trzony kręgowe oraz z węższej części tylnej – utworzonej przez łuki kręgowe. Pomiędzy wszystkim kręgami, z wyjątkiem połączenia pomiędzy kością potyliczną a C1 oraz między C2 a C3, występują krążki międzykręgowe. Jest ich 23 i charakteryzują się tym, iż w kierunku do dołu stają się coraz większe i mocniejsze, tak że w odcinku lędźwiowym stanowią 1/3 wysokości kręgosłupa.
Kręgi zbudowane są z szerokiej części przedniej – utworzonej przez trzony kręgowe oraz z węższej części tylnej – utworzonej przez łuki kręgowe. Pomiędzy wszystkim kręgami, z wyjątkiem połączenia pomiędzy kością potyliczną a C1 oraz między C2 a C3, występują krążki międzykręgowe. Jest ich 23 i charakteryzują się tym, iż w kierunku do dołu stają się coraz większe i mocniejsze, tak że w odcinku lędźwiowym stanowią 1/3 wysokości kręgosłupa.
Krążki międzykręgowe nazywane także dyskami znajdując się pomiędzy kręgami pełnią rolę amortyzatorów kręgosłupa, jednocześnie gwarantując odpowiednią ruchomość. Krążki można przyrównać do małych poduszeczek, które poza redukcją wstrząsów, chronią także kręgi przed nadmiernym tarciem podczas ruchów.
Budowa krążka międzykręgowego
Krążek międzykręgowy zbudowany jest z galaretowatego jądra miażdżystego otoczonego przez pierścień włóknisty, który ma za zadanie utrzymanie jądra wewnątrz. W związku z tym, pierścień zbudowany jest ze skośnie przebiegających włókien kolagenowych i elastynowych. Jednak widoczne są dysproporcje pomiędzy częścią przednią i tylną - pierścień w części tylnej jest cieńszy i słabszy. W związku z tym zdecydowanie częściej właśnie w tym miejscu ulega uszkodzeniu.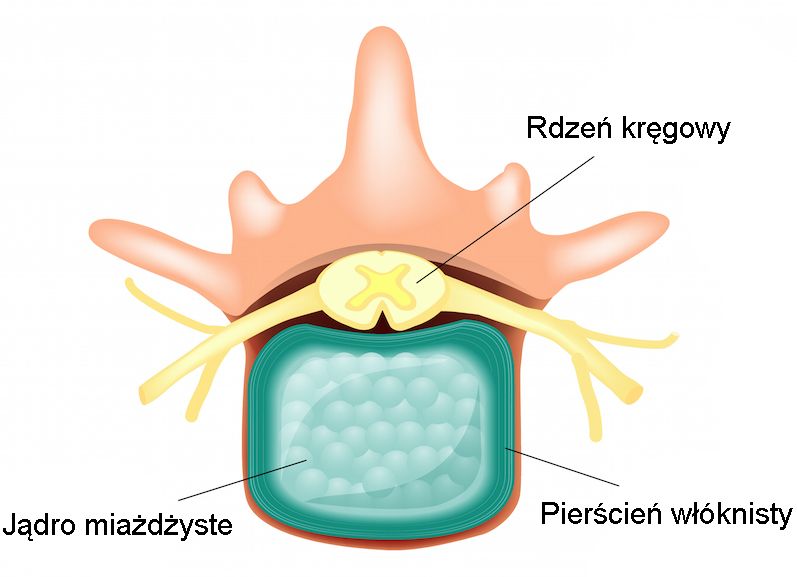
Zarówno jądro jak i pierścień charakteryzują się dużą zawartością wody (w wieku ok. 30 lat 76% w jądrze i 70% w pierścieniu). Właściwie uwodniony krążek może prawidłowo funkcjonować i zapewniać segmentowi ruchowemu kręgosłupa dużą elastyczność oraz absorpcję wstrząsów.
Przyczyny dyskopatii
Jako jedną z głównych przyczyn dyskopatii podaje się nadmierne obciążanie kręgosłupa, rozumiane jako nieprawidłowe dźwiganie, wstawanie z krzesła, itp., ale znacznie gorsze w skutkach jest długotrwałe przebywanie w nieprawidłowych pozycjach. Wówczas odżywianie dysku jest zaburzone i stopniowo dochodzi do jego osłabiania, co w konsekwencji przy gwałtownym ruchu może doprowadzić do uszkodzenia krążka.
Inne przyczyny dyskopatii to:
- Wady postawy – zaburzenia w obrębie równowagi mięśniowej objawiają się różnicami w obciążaniu różnych struktur dysku. W konsekwencji z czasem dochodzi do odwodnienia i zmian degeneracyjnych krążka, które znacząco osłabiają strukturę.
- Otyłość
- Predyspozycje genetyczne – badania dowodzą, że wytrzymałość włókien kolagenowych (główny budulec pierścienia włóknistego) zależna jest od czynników genetycznych. Są osoby, których włóknach są zdecydowanie słabsze, przez co podatniejsze na uszkodzenia.
- Brak aktywności fizycznej – ograniczona ruchomość wpływa na zaburzone odżywianie krążków, przez co ich struktura ulega osłabieniu i staje się mniej odporna na obciążenia.
- Fizjologiczny proces starzenia się po 20 roku życia
- Anatomicznie zwężony kanał kręgowy
Reklama
Przyczyny powstawania dyskopatii
Reklama
Metody diagnostyczne, wykorzystujące badania obrazowe pozwalają na bardzo dokładne określenie patologicznych zmian w obrębie krążka międzykręgowego. W zależności od czasu trwania oraz intensywności negatywnych bodźców wyróżnia się różne stadia zmian strukturalnych, które charakteryzują się tym, iż postępują od części środkowej do zewnątrz.
Jedną z pierwszych zmian dostrzeganych podczas badania świadczącą o dyskopatii jest obniżona wysokość krążka, spowodowana ubytkami wody. Z wiekiem krążki ulegają odwodnieniu a ich elastyczna struktura staje się coraz bardziej włóknista. W związku z tym, krążki nie są już w stanie zapewniać odpowiedniej elastyczności oraz amortyzacji wstrząsów. Pod wpływem działania siły ściskającej krążek zmienia swój kształt i nie jest w stanie już wrócić do poprzedniego. Odwodniony dysk u części pacjentów może być źródłem dolegliwości bólowych.
Krążek w wyniku utraty wody, poza tym, że przestaje spełniać swoje funkcje, to dodatkowo ulega dużemu osłabieniu. Tkanki nie są już tak odporne na działanie zewnętrznych sił i często dochodzi do pęknięć w obrębie pierścienia włóknistego. Pęknięcie włókien pierścienia sprawia, że jądro przemieszcza się w obrębie pierścienia – wypuklina i może dochodzić do ucisku na korzenie nerwowe, co jest przyczyną dolegliwości bólowych. Jednak na szczęście bardzo wiele wypuklin nie powoduje ucisku korzeni. Ból wynika natomiast z tego, iż pierścień włóknisty jest bardzo mocno unerwiony i kiedy zachodzi kompresja jądra na pierścień pojawia się ból. W przypadku wypuklin czas działa bardzo korzystnie, gdyż stopniowo dochodzi do gojenia pęknięć w obrębie pierścienia oraz wyciszenia stanu zapalnego, co objawia się redukcją dolegliwości bólowych. Organizm człowieka posiada bardzo duże zdolności do gojenia i samoograniczenia stanu zapalnego.
Jeśli nie dojdzie do zaprzestania negatywnego stymulowania, proces degeneracyjny będzie się rozwijał. Stopniowo utrata wody, a co za tym idzie również wysokość krążka, będzie coraz większa, a to w dalszej kolejności wpłynie na wzrost ciśnienia wywieranego na sąsiednie kręgi. Włókna pierścienia będące coraz słabsze mogą ulec całkowitemu rozerwaniu, co spowoduje wydostanie się jądra miażdżystego na zewnątrz – przepuklina. Poza zmianami w obrębie krążka dochodzi także do przerostu stawów międzykręgowych. Trzony kręgowe w związku z obniżoną wysokością krążków są drażnione, co objawia się stanem zapalnym oraz stymulowaniem komórek kostnych, które zaczynają się dzielić, tworząc wyrostki kostne – osteofity. Wyrostki te mogą się ze sobą łączyć i bardzo mocno ograniczać ruchomość w danym odcinku kręgosłupa.
Najpoważniejszym ale i dość rzadko występującym etapem uszkodzenia krążka jest sekwestracja, która polega na oderwaniu się fragmentu jądra miażdżystego od krążka. Fragmenty te mogą przemieszczać się do kanału kręgowego, zmniejszając jego światło i uciskając na oponę twardą. Stan ten charakteryzuje się bardzo silnymi dolegliwościami bólowymi oraz objawami neurologicznymi.
Reklama
ETAPY USZKODZENIA KRĄŻKA MIĘDZYKRĘGOWEGO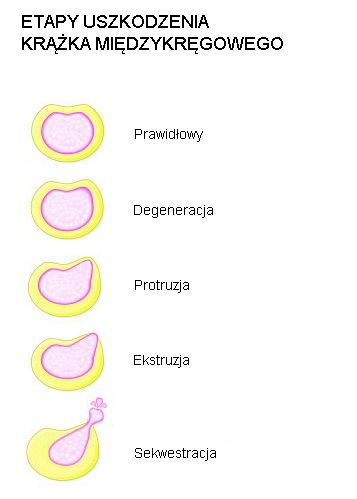
- Degeneracja krążka – zmiany strukturalne wewnątrz dysku. W związku z dużymi obciążeniami dochodzi do uszkadzania kolejnych warstw pierścienia włóknistego.
- Protruzja – nazywana także wypukliną. Zmiana wychodząca poza obrys krążka, ale przy zachowanej ciągłości pierścienia włóknistego.
- Ekstruzja – czyli przepuklina. Przerwanie ciągłości pierścienia włóknistego i przemieszczenie się jądra miażdżystego poza krawędź krążka.
- Sekwestracja – stan, w którym dochodzi do oderwania się jądra miażdżystego od krążka. Fragmenty jądra mogą się przemieszczać do kanału kręgowego.
Profilaktyka dyskopatii
- Regularna i umiarkowana aktywność fizyczna – zapewnia prawidłowe odżywienie krążków międzykręgowych
- Dbanie o prawidłową wagę ciała
- Unikanie przebywania w długotrwałych i wymuszonych pozycjach –pozycja stojąca/ siedząca. Przy długotrwałych pozycjach wskazane jest zmienianie pozycji i łagodne ćwiczenia rozciągające.
- Unikanie przeciążeń każdego dnia – dźwiganie przy prostych nogach, asymetryczne obciążenia.
- Unikanie skrajnych pozycji kręgosłupa z obciążeniem zewnętrznym.
Objawy typowe dla dyskopatii
Dyskopatia zdecydowanie najczęściej dotyczy odcinka lędźwiowego oraz szyjnego, zaburzenia w odcinku piersiowym są rzadsze. Typowym objawem dla każdej dyskopatii jest ból oraz odruchowe ograniczenie ruchomości. W zależności od lokalizacji zmian zwyrodnieniowych ból poza kręgosłupem, obejmować może okolice barków, łopatek czy kończyn górnych – dyskopatia szyjna, a także pośladków, pachwin oraz kończyn dolnych – dyskopatia lędźwiowa.
U osób młodych źródłem bólu najczęściej jest ucisk na worek oponowy, natomiast u osób starszych za ból odpowiadają nie tylko uszkodzenia w obrębie krążka, ale także zmiany zwyrodnieniowe innych struktur kręgosłupa. Przykładem typowych zmian wytwórczych są osteofity, czyli wyrośla kostne, a także wtórne zwężenie kanału kręgowego – stenoza.
Rozmieszczenie bólu oraz zaburzeń w obrębie mięśni i czucia powierzchownego warunkowane jest dermatomami, czyli obszarem unerwienia przez uszkodzony korzeń nerwowy. Poza bólem, bardzo charakterystyczne są zaburzenia czucia powierzchniowego w formie parestezji oraz stopniowe osłabienie mięśni. Jeśli ucisk na korzeń trwa długo, dochodzi do niedowładu mięśni (często obserwowane jest zmniejszenie obwodu kończyny), a także zniesione zostają odruchy kostno-ścięgniste.
Dermatomy oraz obszary zaopatrywania
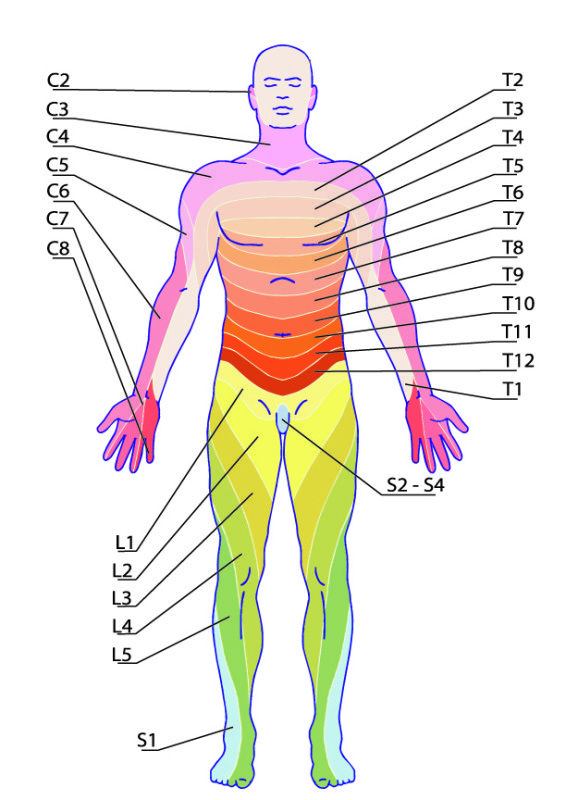
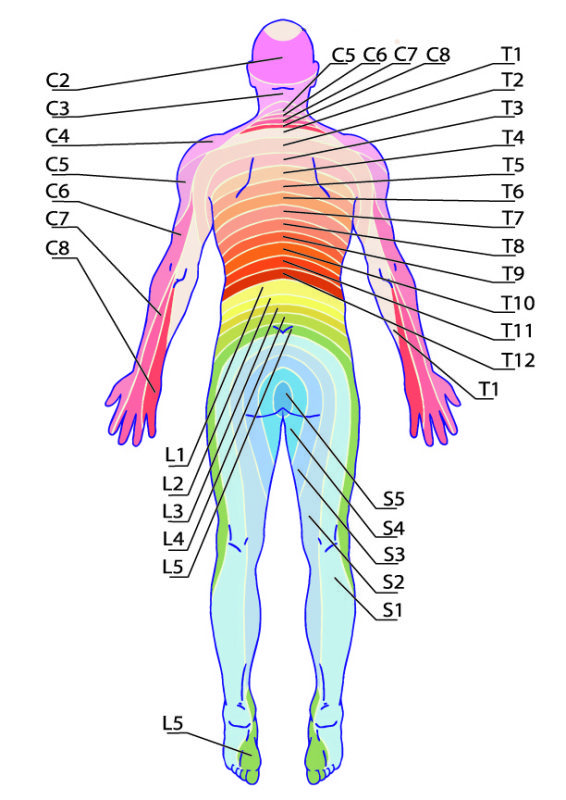
Mięśnie wskaźnikowe oraz ruchy, które ulegają osłabieniu
C1 – mm. zginacze i prostowniki szczytowo-potyliczne
C2 – mm. rotatory stawu szczytowo-obrotowego
C3 – mm. pochyłe: przedni, środkowy i tylny
C4 – m. dźwigacz łopatki, m. czworoboczny - unoszenie ramion
C5 – m. dwugłowy ramienia - zgięcie stawu łokciowego oraz wspomaganie zgięcie w stawie ramiennym
C6 – mm. prostowniki nadgarstka – wyprost w stawie nadgarstkowym, m. ramienno-promieniowy - zgięcie, supinacja przedramienia
C7 – m. trójgłowy ramienia - wyprost stawu łokciowego
C8 – mm. zginacze palców dłoni (mm. glistowate) - zaciskanie palców
Th1 – mm. międzykostne dłoniowe, grzbietowe - odwiedzenie i przywodzenie palców
L1 do L2 – m. dźwigacz jąder, odruch brzuszny (u kobiet)
L2 do L3 – mm. przywodziciele stawu biodrowego
L4 – m. czworogłowy uda - wyprost stawu kolanowego , m. piszczelowy przedni -supinacja, zgięcie grzbietowe stopy, odruch rzepkowy
L5 – m. piszczelowy tylny, mm. prostowniki palucha i stopy - chodzenie na piętach
L5 do S1- m. trójgłowy łydki, mm. strzałkowe - chodzenie na palcach
Kolejnym typowym objawem dyskopatii jest wzmożone napięcie mięśniowe, zwłaszcza w obrębie mięśni przykręgosłupowych – po stronie ucisku na korzeń nerwowy.
Reklama
Rehabilitacja przy dyskopatii
Postępowanie terapeutyczne uzależnione jest od stanu pacjenta oraz stopnia zmian strukturalnych w obrębie krążka międzykręgowego. Dlatego przed rozpoczęciem leczenia dyskopatii należy przeprowadzić dokładny wywiad, badania obrazowe (rezonans magnetyczny) oraz badanie kliniczne obejmujące:
- ocena postawy ciała oraz równowagi mięśniowej
- ocena ruchomości czynnej, biernej i z oporem,
- testy prowokujące oraz redukujące dolegliwości
- badanie tkanek miękkich
- ocena siły mięśniowej mięśni wskaźnikowych
- ocena zaburzeń w zakresie czucia powierzchownego
W zdecydowanej większości dolegliwości bólowe w przebiegu dyskopatii skutecznie są leczone metodami zachowawczymi. Badania dowodzą, że u blisko 90% pacjentów dolegliwości bólowe zmniejszają się lub całkowicie ustępują w ciągu kilku miesięcy.
Leczenie zachowawcze dyskopatii w zależności od fazy, w jakiej znajduje się pacjent (ostra, podostra, przewlekła) obejmuje:
- terapia ułożeniowa – stosuje się pozycje przeciwbólowe
- farmakoterapia – leki przeciwbólowe i przeciwzapalne
- zabiegi z zakresu fizykoterapii – TENS, jonoforeza, laser, pole magnetyczne
- terapia manualna – obejmująca zabiegi manipulacji, mobilizacji, rozciągania, neuromobilizacji
- Kinesjology taping
- Ćwiczenia wzmacniające i rozciągające
Fizjoterapia przy dyskopatii ma na celu przede wszystkim zredukowanie dolegliwości bólowych, a w następnej kolejności zmniejszenie napięcia mięśniowego i dążenie do balansu mięśniowego pomiędzy antagonistycznymi grupami, a także przywrócenie prawidłowej ruchomości w poszczególnych segmentach ruchowych kręgosłupa. Skutkiem kompleksowego postępowania terapeutycznego jest maksymalne zredukowanie sił oddziaływujących na krążek międzykręgowy.
Reklama
Leczenie operacyjne dyskopatii
Reklama
Bezwzględnym wskazaniem do leczenia chirurgicznego dyskopatii są objawy deficytu neurologicznego, które manifestują się zaburzeniami w obrębie zwieraczy, zanikami mięśniowymi, zaburzeniami czucia oraz osłabionymi odruchami. Na szczęście pacjenci z tak zaawansowanymi zmianami zwyrodnieniowymi stanowią mniejszą część wszystkich przypadków. Dla wielu osób największym problemem są silne dolegliwości bólowe, które można uznać za względne wskazanie do zabiegu. Ból o dużym nasileniu, oporny na leczenie zachowawcze, który znacząco ogranicza normalne funkcjonowanie stanowi wskazanie do podjęcia decyzji o bardziej radykalnym leczeniu. Innym wskazaniem do leczenia operacyjnego jest także sekwestracja, czyli oddzielenie fragmentu jądra, który może przemieszczać się do kanału kręgowego. Sekwestr nie rokuje wyleczenia metodami zachowawczymi.
Dobór metod leczenia zależny jest od stopnia zmian strukturalnych w obrębie segmentów ruchowych – klasyczne otwarte operacje, zabiegi endoskopowe czy przezskórna nukleoplastyka.
Autor: mgr Katarzyna Kumor Fizjoterapeuta