Discektomia lędźwiowa ( ang. lumbar discectomy) operacja wykonywana w celu wyleczenia dolegliwości spowodowanych przez przepuklinę krążka międzykręgowego.
Polega na wycięciu fragmentu jądra miażdżystego uciskającego na korzenie nerwowe.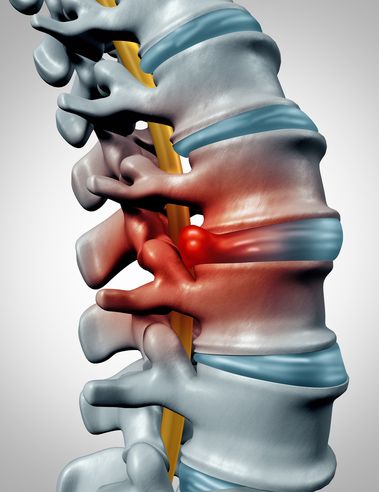 Przepuklina jest to przemieszczenie się części krążka poza miejsce dla niego właściwe, szczególonie groźny jest ucisk przemieszczonej części krążka międzykręgowego na korzenie nerwowe lub rdzeń kręgowy. Po raz pierwszy tego typu operacja została opisana w roku 1934 przez Mixter’a i Barr’a. Pierwszy zabieg z użyciem mikroskopu miał miejsce w 1977 roku, natomiast w 1993 opisano dyscektomie endoskopową.
Przepuklina jest to przemieszczenie się części krążka poza miejsce dla niego właściwe, szczególonie groźny jest ucisk przemieszczonej części krążka międzykręgowego na korzenie nerwowe lub rdzeń kręgowy. Po raz pierwszy tego typu operacja została opisana w roku 1934 przez Mixter’a i Barr’a. Pierwszy zabieg z użyciem mikroskopu miał miejsce w 1977 roku, natomiast w 1993 opisano dyscektomie endoskopową.
Nie każda podejrzewana lub potwierdzona badaniami obrazowymi przepuklina krążka międzykręgowego stanowi wskazanie do operacji, nierzadko następują samoistne remisje, w dodatku nie jest to jedyna patologia dająca objawy korzeniowe. Przemawia to za koniecznością uważnej klasyfikacja pacjentów do zabiegu. Operacja przynosi zadowalające efekty u około 80% pacjentów (znosi dolegliwości lub zostawia śladowe objawy). Należy jednak pamiętać iż nie istnieją jednoznaczne dowody na wyższość leczenia chirurgicznego nad zachowawczym w długoterminowych obserwacjach.
Reklama
Wskazania do discektomii lędźwiowej
- zaburzenia pracy jelit i pęcherza moczowego
- pojawienie się deficytów neurologicznych (zaburzenia czucia, ruchu) w kończynach dolnych, pośladkach, okolicy krocza zwłaszcza nagłe pojawienie się zespołów ogona końskiego lub zespoły stożka rdzeniowego (odnośniki)
- nieskuteczność leczenia zachowawczego (nie określono minimalnego czasu trwania, większość autorów uznaje za wystarczający okres 6-9 tygodni)
Przeciwskazania do zabiegu
- brak podjęcia próby leczenia zachowawczego
- nieprawidłowo prowadzone leczenie zachowawcze
- brak korelacji między dolegliwościami pacjenta a obrazem radiologicznym - konieczne jest by charakter dolegliwości wskazywał na ucisk na korzeń uwidoczniony w badanich obrazowych ( każdy korzeń daje inne objawy)
- pacjenci z pierwotnym bólem pleców (bez objawów korzeniowych) nie mają wskazań do opercji dyscektomii
Reklama
Przygotowanie do zabiegu
Reklama
Jak zaznaczono na wstępie, niezwykle istotna jest właściwa kwalifikacja do discektomii. Zwykłe zdjęcie RTG kręgosłupa nie jest wystarczające. Badanie tomografii komputerowej choć zwykle łatwiej dostępne, nie ma decydującej wartości diagnostycznej. Najwięcej informacji przynosi badanie rezonanem magnetycznym (MRI) pozwalające uwidocznić przepuklinę krążka międzykręgowego, określić jej poziom oraz stopień ucisku struktur nerwowych. Kluczową informacją jest zbieżność wyników badań radiologicznych z objawami występującynmi u danego pacjenta. (kolejne zdjęcie MRI, dla odmiany z uciskiem rdzenia, nie korzenia; zdjęcie RTG kregosłupa z zaawansowaną spondyloartrozą i drugie z kręgozmykiem, podpisane- opis „Przepuklina krążka międzykręgowego nie jest jedyna patologią mogącą dać objawy korzeniowe lub stenozy kanału kręgowego”)
Osobna kwestią pozostaje leczenie zachowawcze, powinno być zawsze nadzorowane przez lekarza. W przypadku nagłego wystąpienia objawów zespołu ogona końskiego (patrz wskazania) należy niezwłocznie skontaktować się z lekarzem.
Konieczne jest, jak przed każdym zabiegiem chirurgicznym:
- szczepienie przeciwko wirusowemu zapaleniu wątroby typu B
- zaprzestanie palenia tytoniu, nadmiernego spożywania alkoholu
- poinformowanie lekarza o schorzeniach przewlekłych i ewentualna modyfikacja leczenia
- poinformowanie lekarza o schorzeniach przebytych a zwłaszcza niedawnych ostrych zachorowaniach
Przebieg zabiegu
Zabieg discektomii lędźwiowej wykonywany jest w znieczuleniu ogólnym. Pacjent pozostaje na czczo. Początkowo układany jest na plecach, po znieczuleniu obracany jest na brzuch. Bardzo ważne, z punktu zapobiegania powikłaniom, jest umiejętne ułożenie pacjenta na stole operacyjnym. Używa się do tego kompresów, przystawek montowanych do stołu operacyjnego, specjalnych pomocniczych materiałów wykonanych z gąbki lub żelowych, a czasem zwykłych operacyjnych fartuchów zwiniętych w wałek (mimo prostoty rowiązanie to wielu przypadkach sprawdza się znakomicie).
Długość nacięcia skóry zależy od operatora wykonującego zabieg zwykle wynosi około 3-6 cm, typowo wykonywane jest wzdłuż linii kręgosłupa na wysokości kręgów lędwiowych. Na różnych etapach operacji, zespół wspomaga się podglądem RTG, czyli wykonywanymi za pomocą mobilnego aparatu zdjęciami rentgenowskimi. Po odsłonięciu części kostnej operator w zależności od warunków wykonuje przecięcie (laminotomia) lub usunięcie laminektomia) części łuków kręgowych kręgów, przecina więzadła żółte. W następnym etapie operacji chirurg często wspomaga się urządzeniami optycznymi, mikroskopem lub specjalną lupą. Po uzyskaniu dostępu do kanału kręgowego operator odsuwa korzeń nerwowy oraz oponę twardą otaczającą wrażliwe struktury nerwowe, przecina więzadło podłużne tylne oraz pierścień włóknisty krążka międzykręgowego. Nastepnie usuwa się uwypukloną cześć jądra miażdżystego krążka międzykręgowego oraz dokonuje dokładanej kontroli miejsca operowanego. Chirurg sprawdza doszczętność operacji, część operatorów wykonuje także płukanie w celu usunięcia drobnych fragmentów jądra miażdzystego. Uważnie sprawdza się czy nie doszło do uszkodzenia opony twardej, czy nigdzie nie wycieka płyn mózgowo-rdzeniowy i czy nie wystąpił ucisk na struktury nerwowe. Niektórzy operatorzy podają niewielką ilość glikokortykosterydów, mających łagodzić pooperacyjną reakcję zapalną. Po kontroli hemostazy warstwowo zamykane są powłoki, niekiedy stosuje się przeszczep wolnej tkanki tłuszczowej pochodzącej z warstwy podskórnej lub specjalne środki farmakologiczne. Ma to na celu zapobieganiu tworzenia zrostów wewnątrz kanału kręgowego. Czas wykonania operacji z reguły mieści się w granicach od 30 minut do godziny. Szwy usuwa się po okolo 10 dniach od operacji.
Reklama
Powikłania
- wykonanie operacji na niewłaściwym poziomie lub po nieprawidłowej stronie kręgosłupa
- porażenie nerwów obwodowych w wyniku nieprawidłowego ułożenia na stole operacyjnym
- uszkodzenie opony twardej, w efekcie wyciek płynu mózgowo-rdzeniowego
- pooperacyjna niedodma, zapalenie płuc
- uszkodzenie struktur nerwowych ( najczęściej korzeni nerwowych)
- przetrwały zespół bólowy
- zakażenie
- krwiak rany pooperacyjnej
- porażenie w wyniku uszkodzenia lub ucisku na rdzeń kręgowy
- nawrót przpukliny, nieustąpienie dolegliwości
- żylna choroba zakrzepowo-zatorowa
- uszkodznie naczyń ( szczególnie niebezpieczne jest uszkodzenie naczyń biodrowych)
- niestabliność kręgosłupa ( efekt zbyt dużego sródoperacyjnego uszkodzenia stawów międzykręgowych)
- zaburzenia pracy pęcherza moczowego ( zwykle przejściowe)
- powikłania znieczulenia
Reklama
Przebieg pooperacyjny
Reklama
Po operacji discektomii lędźwiowej kontynuuje się leczenie przeciwbólowe, w sposób zależny od praktyki danego ośrodka. Z reguły zaleca się unikanie niesteroidowych leków przeciwzapalnych ze względu na ich negatywny wpływ na proces gojenia.
Pacjent po zabiegu pozostaje pod opieką poradni ortopedycznej, należy zgłosić się do lekarza w przypadku wystąpienia gorączki, wysięku z rany, nasilenia dolegliwości bólowych lub miejscowego zaczerwienienia i obrzęku. Nie wolno moczyć opatrunku.
Niezalecane jest:
- długotrwałe siedzenie lub stanie (dłuzsze niż 15-20 minut)
- podnoszenie ciężkich przedmiotów (cięższych niż 5 kilogramów)
- nadmierne rozciąganie kręgosłupa (najczęściej poprzez forsowne schylanie się)
- dynamiczne lub obszerne skręty tłowia (jak w trakcie grabienia, odkurzania) w ciągu 4 tygodni po operacji.
Chodzenie uznaje się czynność sprzyjajacą powrotowi sprawności i poprawiającą proces formowania się blizny. Pacjent powinien podejmować częste spacery, początkowo krótkie trwające 5-10 minut. Podkreśla się, iż najlepsze efekty daje stopniowanie podejmowanej aktywności fizycznej. Wykazano skuteczność intensywnej rehabilitacyji w okresie 4-6 tygodni po zabiegu dyscektomii ledźwiowej. Zakaz prowadzenia pojazdów obowiązuje do odwołania, zwykle 2-4 tygodniach w trakcie wizyty kontrolnej. Konieczne jest by pacjent nie odczuwał żadnego bólu przy poruszaniu i nie był pod wpływem silnych środków przeciwbólowych mogących zaburzać zdolność prowadzenia pojazdów mechanicznych. Powrót do pracy biurowej możliwy jest zwykle po około 2 tygodniach. Ciężka praca fizyczna lub zajęcia związane z narażeniem na wibracje nie powinny być podejmowane przed upływem 3-4 miesięcy od zabiegu.