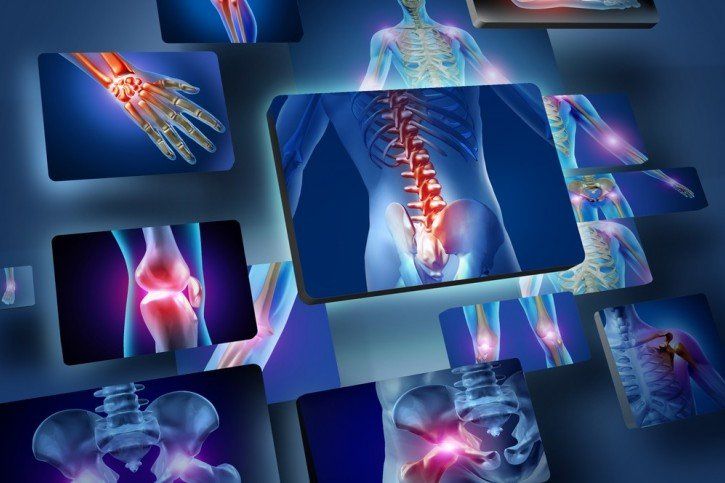
Opis choroby
Łuszczycowe zapalenie stawów (ŁZS) to jednostka chorobowa towarzysząca przewlekłemu schorzeniu skórnemu- łuszczycy. Dopiero pięćdziesiąt lat temu stan zapalny stawów w łuszczycy oddzielono od reumatoidalnego zapalenia stawów i opisano jako odrębną chorobę. Częstość występowania łuszczycy w populacji ocenia się na około 2%, a w grupie osób chorych u 5-30% stwierdza się zapalenie stawów o różnym stopniu nasilenia. Łuszczycowe zapalenie stawów występuje równie często u mężczyzn, jak i u kobiet, ale postać z zajęciem stawów kręgosłupa jest trzy razy częstsza u mężczyzn. Choroba rozpoczyna się zwykle między 20 a 50 rokiem życia, ale opisano też przypadki wystąpienia ŁZS w grupie młodszych pacjentów- przeważnie w 9-12 roku życia.
Reklama
Objawy
Łuszczycowe zapalenie stawów może przejawiać się zmianami w różnych grupach stawowych. Jeśli dochodzi do zapalenia stawów obwodowych ( stawów kończyn) występuje w nich ból, obrzęk, ocieplenie i wyraźna sztywność poranna, ustępująca w ciągu dnia. Często występują destrukcyjne zmiany w kościach nadgarstków. Szczególnie w męskiej grupie pacjentów, może dojść również do osiowej postaci choroby, to znaczy niesymetrycznego zapalenia stawów kręgosłupa i stawów krzyżowo-biodrowych. Pacjenci skarżą się na przewlekłe bóle pleców, trwające zwykle powyżej 3 miesięcy, którym towarzyszy sztywność poranna (utrzymująca się około 30 minut i zmniejszająca się po ćwiczeniach). Występują również naprzemienne bóle pośladków o zmiennym nasileniu. Chorym może towarzyszyć też ograniczenie ruchomości w różnych odcinkach kręgosłupa. Jeśli zmiany pojawiają się w odcinku szyjnym, może dojść do powikłania w postaci przewlekłych bólów głowy, opornych na leczenie. Zmiany skórne, charakterystyczne dla łuszczycy w 2/3 przypadków poprzedzają zajęcie stawów, w pozostałych pierwsze pojawiają się zmiany stawowe. Nie stwierdzono związku pomiędzy rozległością zmian skórnych a zajęciem stawów. Łuszczycowemu zapaleniu stawów mogą towarzyszyć zapalenia ścięgien palców, które przyjmują wygląd „palców kiełbaskowatych”- bolesnych, zaczerwienionych i obrzękniętych. Osteoliza (destrukcja kości) paliczków może powodować skrócenie palców lub inne deformacje dłoni. Rzadszymi objawami, mogącymi wystąpić w przebiegu ŁZS jest zapalenie naczyniówki (błony naczyniowej oka), uczucie znużenia, zaburzenia nastroju, depresja, a także wady zastawki aortalnej w następstwie przewlekłego zapalenia aorty.
Reklama
Przyczyny
Zarówno przyczyna samej łuszczycy, jak i towarzyszącego jej łuszczycowego zapalenia stawów nie została do końca wyjaśniona. Istnieje bez wątpienia genetyczna predyspozycja do zachorowania, przykładowo jeśli oboje rodzice chorowali na ŁZS, ryzyko rozwoju choroby u dziecka jest aż pięćdziesiąt razy większe niż w populacji osób nieobciążonych genetycznie. Nie u każdego nosiciela nieprawidłowych genów, musi jednak ujawnić się schorzenie. Często, aby doszło do jej rozwinięcia się, musi zadziałać czynnik zaburzający dotychczasową równowagę organizmu. Czynnikiem inicjującym bywa zazwyczaj uraz, zakażenie wirusowe lub bakteryjne ( zwłaszcza paciorkowcami, mającymi duże powinowactwo do stawów). Chorych na łuszczycowe zapalenie stawów cechuje nasilona reakcja układu immunologicznego, a zajęte stawy są miejscem nacieku z limfocytów (komórek odpornościowych). Zarówno w zajętych stawach, jak i w skórze znacznie zwiększona jest produkcja cytokin- odpowiedzialnych za proces zapalny.
Rozpoznanie
Choroba musi być różnicowana z innymi zapaleniami stawów, jak reumatoidalne zapalenie stawów czy zesztywniające zapalenie stawów kręgosłupa ( postać osiowa), a także z bardzo często występującą chorobą zwyrodnieniową stawów. Kryterium rozpoznania (CASPAR) to zapalenie stawów pojawiające się w towarzystwie przynajmniej trzech z wymienionych objawów:
- objawy łuszczycy skórnej ( u chorego lub jego najbliższych krewnych),
- typowe zmiany łuszczycowe paznokci,
- ujemny wynik oznaczania czynnika reumatoidalnego,
- zapalenie palców,
- charakterystyczny obraz stawów na zdjęciu rentgenowskim
Reklama
Leczenie
W zależności od stopnia nasilenia choroby włącza się leczenie dostosowane do aktywności objawów. W postaci lekkiej stosuje się niesteroidowe leki przeciwzapalne. W przypadku dominującego zajęcia jednego dużego stawu skuteczne bywają dostawowe wstrzyknięcia glikokortykosteroidów, które hamują miejscowy proces zapalny. Wstrzyknięcia nie mogą jednak być częstsze niż co miesiąc, należy również stosować ograniczoną ich liczbę, aby nie nasilić destrukcji stawu. W cięższych postaciach używane są leki modyfikujące przebieg choroby, jak sulfasalazyna, leflunomid, metotreksat, cyklofosfamid, a także leki biologiczne ( specjalnie zaprojektowane przeciwciała). Leczenie ŁZS musi być ostrożne i rozważne, aby nie nasilić zmian skórnych.
Rokowanie
Choroba charakteryzuje się bardzo zmiennym przebiegiem, z okresami zaostrzeń i remisji (cofania się objawów). Z czasem prowadzi jednak do inwalidztwa. Do czynników związanych z niekorzystnym rokowaniem i szybszym postępem destrukcji stawów zalicza się:
- Zajęcie wielu stawów
- Przyspieszony (podwyższony) OB we wskaźnikach laboratoryjnych
- Niepowodzenie dotychczasowych prób leczenia
- Obecność uszkodzeń stawowych stwierdzanych klinicznie lub na radiogramie
- Utrata sprawności fizycznej i związana z tym obniżona jakość życia, dodatkowo zniechęcająca chorego do jakiejkolwiek aktywności
W przypadkach o ciężkim przebiegu, szczególnie przy współistnieniu postaci obwodowej i osiowej choroby, już po kilku latach dochodzi do zniekształcenia stawów i niesprawności. W łagodniejszym przebiegu obserwuje się okresy zaostrzeń i częściowej remisji, przy stopniowo narastającym ograniczeniu ruchomości stawów.
Reklama
Profilaktyka
Leczenie łuszczycowego zapalenia stawów musi być kompleksowo i obejmować zarówno terapię farmakologiczną, jak i edukację chorego i jego rodziny, rehabilitację ( w tym fizykoterapię i kinezyterapię) oraz leczenie ortopedyczne. Połączenie tych czynników może spowolnić przebieg choroby i jak najdłużej utrzymać sprawność chorego. Dieta nie ma bezpośredniego wpływu na przebieg i wyniki leczenia, choć zaleca się takie kształtowanie posiłków, które będzie sprzyjać uniknięciu nadwagi, a tym samym zapobiegać nadmiernemu obciążeniu stawów.
Fizjoterapia
Pacjenci z przewlekłymi chorobami stawowymi zwykle rezygnują z aktywności fizycznej, co dodatkowo pogarsza stopień sprawności, a także prowadzi to do zmniejszenia ruchomości stawów, przykurczów i osłabienia siły mięśniowej. Tymczasem systematyczne, umiarkowane ćwiczenia nie tylko zapobiegają niekorzystnym zmianom, ale mogą nawet je cofać. Wskazane są ćwiczenia zwiększające zakres ruchu i wzmacniające mięśnie (pomagają zachować ruchomość i stabilność stawów) oraz ćwiczenia poprawiające ogólną wydolność (np. chodzenie, pływanie, jazda na rowerze, nordic walking). Odrębnym problemem jest rehabilitacja chorego po zabiegu chirurgicznym, wykonanym z powodu destrukcji i nieodwracalnego zniszczenia stawów. Program ćwiczeń powinien być opracowany przez rehabilitanta i dostosowany indywidualnie do możliwości pacjenta, zależnie od stopnia zaawansowania choroby, kondycji danej osoby i współistniejących chorób. Od ćwiczeń fizycznych należy się wstrzymać w trakcie zaostrzenia objawów choroby. Chorzy mogą korzystać także z różnorodnych form fizykoterapii: krioterapii, ultradźwięków, masaży i balneoterapii, które pomagają zmniejszyć ból i zapalenie stawów oraz rozluźnić układ mięśniowy. Niezastąpioną pomocą dla pacjenta mogą być różnego typu protezy ortopedyczne: stabilizatory na ręce, kolana i stawy skokowe (tzw. ortezy) pomagające utrzymać prawidłowe położenie stawów czy wkładki ortopedyczne do butów poprawiające budowę stopy i odciążające stawy nośne przy chodzeniu. W bardzo zaawansowanych stanach rozwiązaniem okazuje się całkowita wymiana stawu i zastąpienie go endoprotezą.
Reklama
Podsumowanie
Choć łuszczyca jest chorobą kojarzoną powszechnie z zajęciem skóry, może ona również przebiegać ze schorzeniami zapalnymi stawów. Wyróżnia się postać związaną ze stawami kręgosłupa (osiową) oraz związaną ze stawami kończyn (obwodową). Zapaleniom stawów towarzyszy w każdej postaci ból, zaczerwienienie, obrzęk oraz ograniczenie ruchomości. Choroba występuje najczęściej po pewnym okresie od ujawnienia się zmian skórnych, ale może je również poprzedzać. Leczenie łuszczycowego zapalenia stawów musi być zbalansowane ze względu na ryzyko zaostrzenia łuszczycy skórnej. Istnieje kilka możliwość farmakoterapii, a także szereg metod fizjoterapeutycznych spowalniających i łagodzących przebieg choroby. Wspólnym celem leczenie jest możliwie największe opóźnienie pojawienia się inwalidztwa i wyłączenia chorego z aktywnego życia.
Autor:
mgr Sylwia Płusa