Polineuropatia to zespół objawów uszkodzenia nerwów obwodowych, który niesie za sobą szereg różnych dolegliwości i zaburzeń. Wśród dominujących objawów polineuropatii wymienia się objawy czuciowe (osłabienie lub całkowite zniesienie czucia powierzchownego i głębokiego, nerwobóle, zaburzenie czucia o typie „skarpetki” i „rękawiczki”) oraz ruchowe (niedowłady lub porażenia ruchowe oraz osłabienie bądź zniesienie odruchów).
Reklama
Leczenie polineuropatii uzależnione jest od podłoża choroby, natomiast w przypadku postępowania fizjoterapeutycznego jest ono bardzo podobne we wszystkich odmianach polineuropatii ze względu, iż obraz kliniczny jest zbliżony we wszystkich typach. Postępowanie w dużej mierze bazuje na specjalistycznych metodach neurofizjologicznych, reedukacji chodu oraz terapii ręki. Dobór odpowiednich metod i form postępowania uzależniony jest zawsze od stanu pacjenta – jego możliwości oraz potrzeb.
Polineuropatia – definicja
Polineuropatia czyli zapalenie wielonerwowe, to zespół kliniczny na który składają się uszkodzenia wielu nerwów obwodowych. Do uszkodzenia dochodzi w wyniku działania różnych czynników chorobowych.
Polineuropatia – obraz kliniczny
Lista chorób, w przebiegu których dochodzi do wielonerwowych zapaleń jest dość długa, co pokazuje jak liczne i różnorodne czynniki mogą być przyczyną zapalenia wielonerwowego.
Wśród najczęstszych przyczyn zapaleń wielonerwowych wymienia się:
- choroby naczyń (guzkowate zapalenie okołotętnicze)
- choroby zakaźne (dur brzuszny, błonica)
- niedożywienie i awitaminoza (beri-beri czyli niedobór witaminy B1, alkoholizm, nowotwory)
- zatrucia zewnątrzpochodne (arsen, tal, dwusiarczek węgla, sulfonamidy)
- zatrucia wewnątrzpochodne (cukrzyca, mocznica)
- zmiany zapalne (trąd)
Należy wymienić jeszcze dwie postaci zapaleń wielonerwowych, które występują najczęściej:
- zapalenie wielonerwowe o nieznanej etiologii
- zespół Guillaina-Barrego
Pomimo różnorodnych przyczyn prowadzących do zapaleń wielonerwowych, objawy kliniczne w różnych zespołach są bardzo zbliżone.
Typowym objawem polineuropatii są niedowłady lub porażenia oraz zaburzenia czucia. Cechą charakterystyczną jest ich symetryczne występowanie oraz umiejscowienie przede wszystkim w dystalnych częściach ciała. Do największych zaburzeń dochodzi w obrębie dłoni i stóp. W zależności od stopnia nasilenia zmian zaobserwować można zaburzenia chodu (opadanie stopy), zaniki mięśniowe, a w najcięższych postaciach porażenie czterokończynowe oraz porażenie w obrębie tułowia.
Zaburzenia czucia objawiają się bólem, parastezjami (drętwienie, mrowienie, cierpnięcie) oraz upośledzeniem lub całkowitym zniesieniem czucia. Podobnie jak w przypadku niedowładów, obserwuje się symetryczne występowanie zaburzeń oraz ich nasilenie w częściach dystalnych („rękawiczki”, „skarpetki”). Zaburzone są wszystkie rodzaje czucia.
W przebiegu polineuropatii rzadko obserwuje się porażenia w obrębie nerwów czaszkowych czy zwieraczy, jeśli już to występują tylko w najcięższych postaciach.
Polineuropatie najczęściej dotykają osoby młode i w średnim wieku, a objawy rozwijają się w przeciągu kilku tygodni.
Reklama
Diagnostyka polineuropatii
Reklama
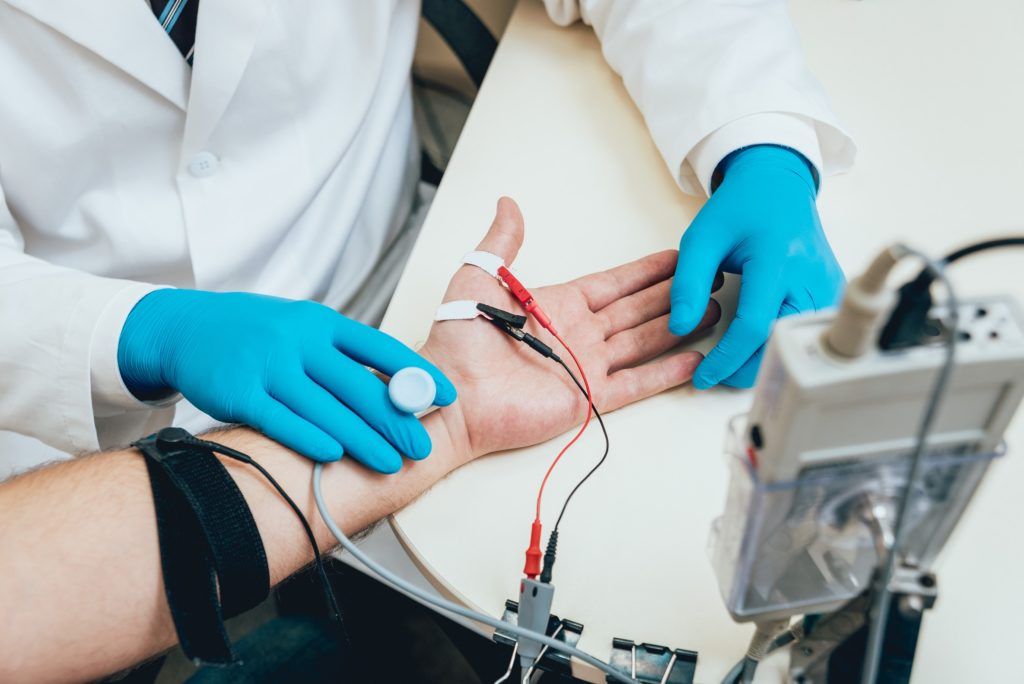
Postawienie trafnej diagnozy poprzedzone jest wywiadem lekarskim oraz badaniem. W niektórych przypadkach wywiad oraz obraz pacjenta pozwalają na stwierdzenie zapalenia wielonerwowego. Często jednak w celu potwierdzenia przypuszczeń bądź w niejasnych sytuacjach wykonywane jest badanie EMG (elektromiografia), które bardzo dokładnie ocenia zaburzenia w obrębie nerwów.
Elektromiografia czyli badanie służące do oceny czynności elektrycznej mięśni oraz przewodnictwa nerwów obwodowych. Badanie EMG składa się z badania neurograficznego (ENG), które polega na pobudzaniu włókien czuciowych i ruchowych nerwów obwodowych. Zarejestrowane potencjały pozwalają na analizę pod kątem lokalizacji uszkodzenia, w tym także różnicowania pomiędzy nerwami czuciowymi i ruchowymi. Drugą składową jest badanie elektromiograficzne właściwe, które pozwala na ocenę czynności spoczynkowej i dowolnej wybranej grupy mięśniowej.
Polineuropatia – leczenie
Leczenie w przypadku polineuropatii ma dwojaki charakter, co wynika ze znajomości przyczyn zaburzeń bądź jej braku. W pierwszym przypadku, kiedy znane jest podłoże zapalenia, leczenie obejmuje zwalczanie przyczyny (leczenie przyczynowe):
- podłoże metaboliczne – leczenie choroby podstawowej
- podłoże toksyczne, polekowe, alkoholowe – przerwanie kontaktu z toksyczną sytuacją
- podłoże immunologiczne – stosowanie glikokortykosteroidów, immunoglobulin, leków immunosupresyjnych
Natomiast w przypadku zapaleń o charakterze idiopatycznym, leczenie przyjmuje postać objawową polegającą na zwalczaniu bądź łagodzeniu występujących zaburzeń. I właśnie w tej drugiej grupie istotną rolę odgrywa fizjoterapia, który poprzez specjalistyczne metody neurologiczne dąży do poprawy w zakresie funkcjonalności.
Reklama
Postępowanie fizjoterapeutyczne w polineuropatii
Reklama
Postępowanie fizjoterapeutyczne w przypadku polineuropatii opiera się przede wszystkim na specjalistycznych metodach neurofizjologicznych. W związku z tym, iż w przebiegu polineuropatii dochodzi do zaburzeń, zarówno ruchowych jak i czuciowych, ważnym elementem postępowania są:
- reedukacja chodu
- rehabilitacja ręki
- terapia zaburzeń czucia powierzchownego i głębokiego (trening propriocepcji)
- trening równowagi i stabilizacji
Wśród metod neurofizjologicznych zastosowanie znajdują głównie PNF i NDT-Bobath.
PNF (Proprioceptiv Neuromuscular Facilitation) czyli proprioceptywne nerwowo-mięśniowe torowanie to metoda rehabilitacji stworzona w 1946 roku przez Maggie Knott i dr Hermana Kabata. Metoda PNF w terapii wykorzystuje naturalne i trójpłaszczyznowe ruchy, które zbliżone są do ruchów wykonywanych w codziennym życiu. Kolejnym ważnym aspektem jest torowanie ruchów od kierunków proksymalnych do dystalnych, co jest związane z fizjologią rozwoju ruchowego człowieka (rozwój cefalo-kaudalny). Torowanie ruchu przebiega w oparciu o bodźcowanie wielozmysłowe, które w wyniku sumowania się, prowadzą do wzmocnienia pobudzenia. Stymulacja obejmuje zarówno kontrolę wzrokową, słuchową, a także bodźce czuciowe oraz proprioceptywne.
Zgodnie z filozofią PNF prowadzona terapia ma być bezbolesna, funkcjonalna oraz pozytywna. Wykorzystywanie mocnych stron pacjenta do wzmacniania osłabionych funkcji wzbudza motywację oraz chęć do dalszej rehabilitacji, co jest niezwykle istotne w długotrwałym procesie. PNF bazując na określonych wzorcach ruchowych, przechodzi stopniowo od pozycji niższych do coraz wyższych oraz od pozycji statycznych do pozycji dynamicznych. W zależności od potrzeba pacjenta, PNF wykorzystuje techniki uczące ruch, poprawiające koordynację, stabilizujące bądź rozluźniające czy mobilizujące. Dodatkowo wykorzystywane są techniki pracy na macie w pozycjach niskich oraz torowanie chodu i torowanie funkcji wegetatywnych.
Metoda NDT-Bobath została stworzona przez Berthę (fizjoterapeutka) oraz Karela (lekarz pediatra, chirurg) Bobath, którzy od 1943 tworzyli i rozwijali główne założenia nowej metody rehabilitacji neurologicznej. Głównym celem NDT-Bobath jest edukacja właściwej kontroli motorycznej w różnych środowiskach, co wymaga większego zaangażowania zarówno ze strony układu nerwowego jak i aparatu ruchu. Metoda opiera się na czterech głównych zasadach:
- normalizacja napięcia mięśniowego poprzez wzmacnianie osłabionych grup i wyciszanie grup o wzmożonym napięciu
- hamowanie nieprawidłowych odruchów
- dążenie do osiągnięcia kontroli postawy ciała oraz stymulowanie ruchów zbliżonych do jak najbardziej prawidłowych
- dążenie do umiejętności przeniesienia nowych zdolności ruchowych na codzienne czynności
W przebiegu polineuropatii do największych zaburzeń dochodzi w obrębie dystalnych części kończyn, tj. w stopie oraz dłoni. Dlatego tak ważnym elementem postępowania jest terapia ręki oraz reedukacja chodu połączona z treningiem stabilizacji.
Terapia ręki skupia się przede wszystkim na rozwijaniu motoryki małej oraz poprawie ruchów precyzyjnych. Trzeba jednak pamiętać, iż ręka stanowi część kończyny górnej i terapia powinna być prowadzona kompleksowo, tzn. z uwzględnieniem obręczy barkowej. W przypadku niedowładów terapia skupia się na mobilności kończyny górnej, a także na normalizacji napięcia mięśniowego oraz poprawy w zakresie koordynacji nerwowo-mięśniowej. Kształtowanie nowych, precyzyjnych ruchów wymaga koncentracji oraz wielu powtórzeń, które po pewnym czasie zaczynają stawać się naturalne. W terapii pracuje się nad:
- ruchami precyzyjnymi
- nauką chwytu oraz rozluźniania chwytu
- przekraczaniem linii środkowej
- rozpoznawaniem różnorodnych materiałów i struktur
- świadomym zmniejszaniem napięcia mięśniowego
- wzmacnianiem osłabionych grup mięśniowych
- doskonaleniem kontroli wzrokowo-ruchowej
Dodatkowo ważnym elementem terapii jest stymulacja czucia powierzchownego i głębokiego, poprzez pracę z różnymi strukturami, a także poprzez stymulację receptorów czucia głębokiego. Ćwiczenia wykorzystujące bodźce trakcyjne (rozciaganie-wydłużanie) lub aproksymację (kompresję - dociśnięcie powierzchni stawowych).

Zaburzenia czucia należy różnicować na powierzchowne i głębokie. Pierwsze z nich pozwalają na odbieranie bodźców takich jak: ciepło, zimno, dotyk, ucisk, pieczenie, poprzez receptory zlokalizowane w skórze. Natomiast czucie głębokie nazywane również kinestezją pozwala na ocenę ułożenia w przestrzeni części własnego ciała. Receptory czucia głębokiego zlokalizowane są w mięśniach oraz ścięgnach i poprzez informację o tonusie mięśniowym umożliwiają prawidłową lokalizację struktur.
Terapia czucia powierzchownego prowadzona jest w oparciu o zmienne bodźce, które wywołują intensywną stymulację. W terapii wykorzystuje się:
- zimną i ciepłą wodę – pacjent naprzemiennie umieszcza ręce w miskach z ciepłą i zimną wodą
- szczotki, piłki z kolcami, wałki wieloigłowe – stymulacja kończyn poprzez masowanie lub wałkowanie
- przedmioty o różnych kształtach, wielkościach i strukturze – rozpoznawanie przedmiotów, wyszukiwanie przedmiotów umieszczonych w misce z grochem itp.
Reklama
Terapia czucia głębokiego bardzo mocno łączy się z treningiem stabilizacji i ma za zadanie poprawę w zakresie zdolności organizmu do orientacji w przestrzeni i w obrębie własnego ciała. Propriocepcja odpowiada za prawidłowe ustawienie stawów względem siebie (liniowość), co przekłada się na pełną mobilność, a także wpływa korzystnie na koordynację ruchową. Terapia poprzedzona powinna być odpowiednią diagnostyką, która obejmuje badanie czucia kątowego w stawie, odczuwanie ruchu biernego w stawie oraz ocenę napięcia mięśniowego. Dodatkowo ocenie poddaje się czucie posturalne, zarówno na podłożu stabilnym i niestabilnym.
Ćwiczenia czucia głębokiego charakteryzują się stopniowaniem trudności, rozpoczynając od pozycji niskich i statycznych na podłożu stabilnym, przechodząc do coraz wyższych pozycji, na niestabilnym podłożu oraz z coraz większą dynamiką. Przykładowe ćwiczenia wykorzystywane w treningu czucia głębokiego:
- pozycja stojąca jednonóż z zamkniętymi oczami (utrzymywanie pozycji na podłożu stabilnym -> utrzymywanie pozycji na podłożu niestabilnym -> utrzymywanie pozycji z jednoczesnym ruchem przeciwnej KD)

- pozycja stojąca tyłem do ściany, z piłką fitness umieszczoną pomiędzy plecami a ścianą (wykonywanie głębokiego przysiadu, powoli z pełną kontrolą ruchu i następnie powrót do pozycji wyjściowej, dodatkowym elementem jest jednoczesny ruch kończyn górnych ponad głowę podczas wykonywania przysiadu)

- pozycja klęku podpartego z poduszkami sensorycznymi pod dłońmi (naprzemienne obciążanie jednej kończyny górnej z jednoczesnymi oderwaniem drugiej kończyny górnej od podłoża)
Osłabienie mięśniowe lub całkowity paraliż w obrębie mięśni kończyn dolnych prowadzi do istotnych zaburzeń chodu. W związku z tym w ramach postępowania fizjoterapeutycznego prowadzona jest reedukacja chodu. Stan pacjenta warunkuje metody pracy wykorzystywane w odtwarzaniu prawidłowych wzorców ruchowych. W przypadkach zaburzeń rozległych, obejmujących również osłabienie mięśni tułowia, konieczna okazuje się praca w pozycjach niskich (leżenie tyłem, przodem, bokiem, klęk podparty, klęk prosty) w celu wzmocnienia mięśni oraz odtwarzania wzorców chodu w bezpiecznych warunkach. Stopniowo przechodzi się do coraz wyższych pozycji, które wymagają od pacjenta większej stabilizacji. Kolejnymi etapami reedukacji jest torowanie chodu po powierzchni płaskiej (chodzenie przodem, bokiem, tyłem) i następnie chodzenie po schodach.

Reedukacja na poszczególnych etapach wymaga asysty fizjoterapeuty, który poprzez komendy werbalne oraz swoje ręce toruje odpowiednie wzorce. Koncepcja PNF przedstawia własny model torowania chodu, z poszczególnymi etapami oraz możliwościami facylitacji oraz irradiacji (irradiacja – wzmocnienie, pobudzenie słabszych grup mięśniowych poprzez mocniejsze).
Autor: mgr Katarzyna Kumor, fizjoterapeuta
Bibliografia:
- Neurologia kliniczna w zarysie, podręcznik dla studentów medycyny, Jakimowicz W., wydawnictwo PZWL, 1981
- Neurorehabilitacja, Opara J., wydawnictwo Elamed, Katowice 2011