Osteotomia okołopanewkowa ( ang. Periacetabular ostetomy -PAO) sposób operacyjnego leczenia stawu biodrowego wprowadzony w 1984 roku przez szwajcarskiego ortopedę Reinholda Ganza pracującego w Bernie. W tego powodu spotykane są nazwy osteotomia Ganza lub berneńska.
Jest to zabieg leczący chorych na rozwojową dysplazję stawu biodrowego (developmental dysplasia of the hip). Nie jest to jedyna tego typu operacja, decyzje o wyborze sposobu leczenia dokonuje ortopeda uwzględniając warunki atoniczne, wiek pacjenta, jego dojrzałość kostną, wady i zalety poszczególnych rodzajów zabiegu oraz doświadczenia ośrodka.
Osteotomia okołopanewkowa jest to operacja chirurgiczna, której celem jest poprawa funkcji stawu biodrowego przy zachowaniu własnego stawu pacjenta. Ten rodzaj operacji jest przeznaczony dla nastolatków i młodych dorosłych, dla starszych osób zalecana jest przeważnie całkowita endoprotezoplastyka stawu biodrowego. Alternatywę stanowią także inne sposoby osteotomii miednicy oraz osteotomie kości udowej. Operacja polega na przecięciu kości miednicy oraz ustawieniu fragmentów w taki sposób, żeby zmienić wzajemne ustawienie panewki w stosunku głowy kości udowej. Powoduje to zmianę układu sił działających na elementy budujące staw. Podstawowym celem jest zniesienie lub zmniejszenie dolegliwości bólowych i zatrzymanie zmian prowadzących do dalszego uszkodzenia stawu biodrowego.
Reklama
Wskazania do osteotomii okołopanewkowej
- dysplazja panewki w czasie zarastania lub po zarośnięciu chrząstek wzrostowych
- retrowersja panewki
- poprawa pokrycia głowy k. udowej oraz dobra kongruencja widoczna na zdjęciach RTG
Przeciwskazania do zabiegu
- znaczne dogłowowe zwichnięcie
- zwichnięcie górne
- wtórna panewka z chrząstką włóknistą
- pogorszenie kongruencji stawu w pozycji odwiedzeniowej
- zmiany zwyrodnieniowe powyżej drugiego stopnia w skali Tönnis'a (znacznie uszkodzona chrząstka stawowa stanowi przeciwskazanie)
- nie istnieje jasno określona granica wieku u pacjentów powyżej 50 roku życia rzadko wykonuje się PAO
- trwałe zwichnięcie stawu biodrowego
- pogorszenie kongruencji na zdjęciach RTG w pozycji odwiedzeniowej
Reklama
Jak wygląda przygotowanie do operacji?
Reklama
Podstawową kwestią pozostaje właściwa kwalifikacja do zabiegu. Dokonuje jej lekarz ortopeda na podstawie badania fizykalnego i badań obrazowych. Standardem jest wykonanie zdjęć RTG miednicy, w tym zdjęć wykonanych w specjalnej odwiedzeniowej projekcji (przy kończynie dolnej odwiedzionej około 20-30 stopni). Pomocne mogą się okazać się badania z użyciem rezonansu magnetycznego, oprócz standardowego obrazowania za szczególnie przydatne do oceny chrząstki stawowej uważa się badanie dGEMRIC (Delayed Gadolinium Enhanced Magnetic Resonance Imaging of Cartilage) oraz mapowanie T2.
Jak przed każdym planowym zabiegiem wskazane jest szczepienie przeciwko wirusowemu zapaleniu wątroby typu B -HBV (dotyczy to osób wcześniej nie szczepionych), modyfikacja dotychczasowego leczenia chorób przewlekłych (po konsultacji z lekarzem), ewentualne odstawienie antykoncepcji doustnej. Szybszemu powrotowi do pełnej sprawności sprzyja zaprzestanie palenia oraz zmniejszenie spożycia alkoholu w okresie przedoperacyjnym oraz ogólne wzmocnienie kondycji i siły mięśniowej.
Należy zaopatrzyć się w odpowiednie środki pomocnicze - przeważnie kule - dobrze jest przed operacją poprosić rehabilitanta o naukę poprawnego z nich korzystania.
Ze względu na możliwość utraty znacznej ilości krwi należy wcześniej omówić z lekarzem możliwości autotransfuzji, zmniejszy to ryzyko powikłań potransfuzyjnych i infekcji.
Przebieg operacji
W dniu operacji obowiązuje całkowity zakaz jedzenia i picia. Zabiegi wykonywane są w znieczuleniu regionalnym bądź ogólnym. Przeciętnie operacja trwa około 2-3 godziny. Długość nacięcia skóry przeważnie nie przekracza 15 centymetrów. Po uzyskaniu dostępu do części kostnej chirurg przecina kość i ustawia panewkę w pożądanej pozycji przesuwając ją do przodu, bocznie oraz obracając z pozycji skośnej na bardziej poziomą. W ten sposób zwiększa pokrycie głowy kości udowej przez panewkę. Uzyskanie odpowiednich warunków potwierdza się za pomocą podglądu RTG - zdjęć wykonywanych w trakcie operacji za pomocą specjalnego mobilnego aparatu. Nową pozycję kości stabilizuje się za pomocą śrub, zwykle zostawia się zaszyty w ranie dren. Usuwa się go zwykle po dwóch dniach od operacji.
Bezpośrednio po operacji pacjent znajduje się pod wzmożonym nadzorem personelu, kontynuuje się leczenie przeciwbólowe, standardem są co najmniej dwie godziny intensywnej obserwacji. Szwy zdejmuje się zwykle po około 14 dniach. Czas pobytu w szpitalu zależy od stanu pacjenta i waha się przeciętnie od 4 do 7 dni. Profilaktykę antybiotykową prowadzi się przeważnie przez 3-4 dni po operacji, a przeciwzakrzepową przez 6 tygodni.
Reklama
Powikłania
Reklama
- brak zrostu, opóźniony zrost
- krwawienie
- żylna choroba zakrzepowo-zatorowa
- uszkodzenie mięśni
- uszkodzenie powierzchni stawowych
- uszkodzenie naczyń (zasłonowych, tętnicy okalającej udo przyśrodkowej)
- uszkodzenie nerwów (skórnego bocznego uda, zasłonowego, udowego, kulszowego)
- stały ból biodra
- złamanie kolumny tylnej
- złamania śródstawowe (uszkodzenie chrząstki)
- skostnienia pozaszkieletowe
- nieprawidłowe ustawienie panewki (niedostateczna lub nadmierna korekcja, a w efekcie przyspieszenie progresji zmian patologicznych w stawie)
- niestabilność biodra
- różnica w długości kończyn
- zmniejszenie ruchomości stawu
- dyskomfort wywołany zaimplantowanym materiałem
Rehabilitacja po operacji
Nieuszkodzona tylna kolumna miednicy umożliwia szybkie uruchamianie pacjentów. Po operacji pacjent pozostaje w spoczynku. Uruchamiany jest w pierwszym lub drugim dniu po operacji. Pomocne bywają bierne ćwiczenia wykonywane przy pomocy rehablilitanta lub specjalnej szyny CPM (continous passive motion). 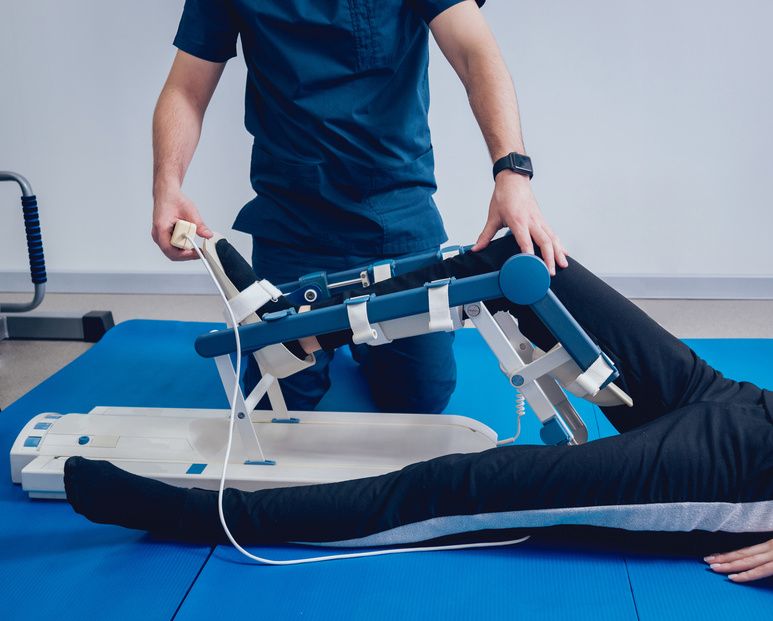
Opatrunku nie wolno moczyć, w początkowym okresie utrzymanie higieny jest najłatwiejsze poprzez mycie całego ciała gąbką zamiast kąpieli w wannie lub pod prysznicem.
W przypadku wystąpienia gorączki, zaczerwienienia lub wysięku z rany należy pilnie skontaktować się z lekarzem. Jeśli w trakcie zabiegu przecięto mięśnie zginacze biodra, przez 6 tygodni obowiązuje zakaz unoszenia wyprostowanej nogi. ( zarówno na leżąco jak i siedząc ) Najlepiej omówić tą kwestię z lekarzem prowadzącym leczenie.
Przez pierwsze 8-10 tygodni po zabiegu obowiązuje odciążanie operowanej kończyny, max 15 kg ( 1/6 wagi pacjenta), pacjent porusza się z pomocą dwóch kul. Powinno się ograniczyć do niezbędnego minimum chodzenie po schodach. Po tym okresie zwykle zaplanowana jest wizyta w poradni, w czasie której lekarz decyduje czy jest już możliwe większe obciążanie kończyny.
Powrót do pracy uzależniony jest od rodzaju wykonywanego zajęcia. Nauka i praca biurowa możliwa jest po około 4-6 tygodniach od operacji, odzyskanie sprawności wystarczającej do pracy fizycznej może zajmując 3-6 miesięcy. Prowadzenie samochodu jest możliwe dopiero po odzyskaniu przez chorego pełnej, bezbolesnej ruchomości w stawie biodrowym, z reguły nie wcześniej niż po 10-12 tygodniach.
Reklama
Po operacji nie zalecane jest uprawianie sportów znacznie obciążających staw biodrowy, prowadzone są długoterminowe obserwacje mające określić stopień ryzyka wystąpienia odległych powikłań. Zależnie od ośrodka, lekarze mogą proponować drugą operację usunięcia śrub założonych w czasie osteotomii. Są to zabiegi o małym zakresie, w olbrzymiej większości pozbawione komplikacji. Ostotomia okołopanewkowa metodą Ganza nie zmienia wymiarów miednicy mniejszej przez co nie zmienia warunków położniczych. Jest to szczególnie istotne ze względu na wiek pacjentów oraz fakt iż wśród operowanych przeważają kobiety. Mimo to należy zawsze poinformować lekarza położnika o przebytej operacji.