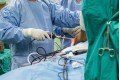
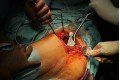
Co to jest endoproteza stawu biodrowego
Endoproteza - alloplastyka stawu biodrowego (ang. hip replacement) to zabieg polegający na zastąpieniu naturalnego stawu sztucznym. Najczęściej wykonywaną na świecie operacją endoprotezoplastyki jest całkowita alloplastyka stawu biodrowego, poniższy artykuł dotyczy właśnie tego zabiegu. Wyróżniamy także inne zabiegi stawu biodrowego takie jak: kapoplastyka, alloplastyka połowiczna i alloplastyka z u zyciem endoprotezy z krótkim trzpieniem.
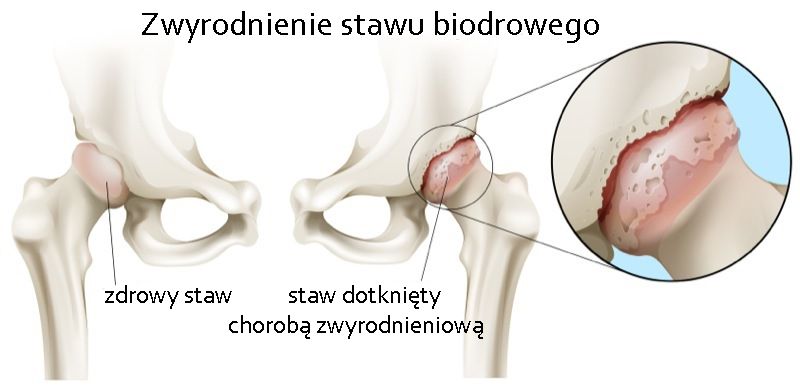 Najpowszechniejszą przyczyną wykonywania planowych operacji stanowi choroba zwyrodnieniowa zwana koksartrozą (łac. coxae- biodro arthrosis – zwyrodnienie stawu). Zmiany zwyrodnieniowe mogą być pierwotne (nie określono jednoznacznej przyczyny dolegliwości) oraz wtórne spowodowane przez urazy, zmiany wrodzone i rozwojowe, schorzenia metaboliczne, endokrynologiczne, reumatologiczne i wiele innych rzadszych przyczyn. Złamania bliższej części kości udowej są w pewnych okolicznościach wskazaniem do pilnej endoprotezoplastyki stawu biodrowego.
Najpowszechniejszą przyczyną wykonywania planowych operacji stanowi choroba zwyrodnieniowa zwana koksartrozą (łac. coxae- biodro arthrosis – zwyrodnienie stawu). Zmiany zwyrodnieniowe mogą być pierwotne (nie określono jednoznacznej przyczyny dolegliwości) oraz wtórne spowodowane przez urazy, zmiany wrodzone i rozwojowe, schorzenia metaboliczne, endokrynologiczne, reumatologiczne i wiele innych rzadszych przyczyn. Złamania bliższej części kości udowej są w pewnych okolicznościach wskazaniem do pilnej endoprotezoplastyki stawu biodrowego.
Reklama
Na rynku dostępnych jest wiele róznych typów i modeli endoprotez. Różnią się między sobą budową, kształtem i materiałami z których wykonane są poszczególne elementy. Dobóru odpowiedniej protezy dokonuje operator na podstawie badania klinicznego, badań obrazowych oraz warunków śródoperacyjnych. Nie istnieje endoproteza idealna, każdy model i materiał ma swoje wady i zalety. Specjalne typy stanowią między innymi implanty custom made ( wykonywane specjalnie dla pacjenta, stosowane w przypadku znacznych deformacji), rosnące ( dla dzieci) oraz rewizyjne ( zakładane po wcześniejszej alloplastyce).
Decydując się na operację warto poszukać ośrodka w którym wykonywanych jest dużo tego typu operacji, jest to moim zdaniem najważniejsza przesłanka wyboru konkretnego szpitala. Duże doświadczenie w danej operacji jest znacznie bardziej przekonywujące niż pozytywne opinie w internecie, udany zabieg dalekiej krewnej, czy tytuły naukowe kadry. W okresie oczekiwania na zabieg ulgę mogą przynieść niesteroidowe leki przeciwzapalne, dostawowe iniekcje lubrykantów, fizykoterapia.
Anatomia stawu biodrowego, budowa implantu
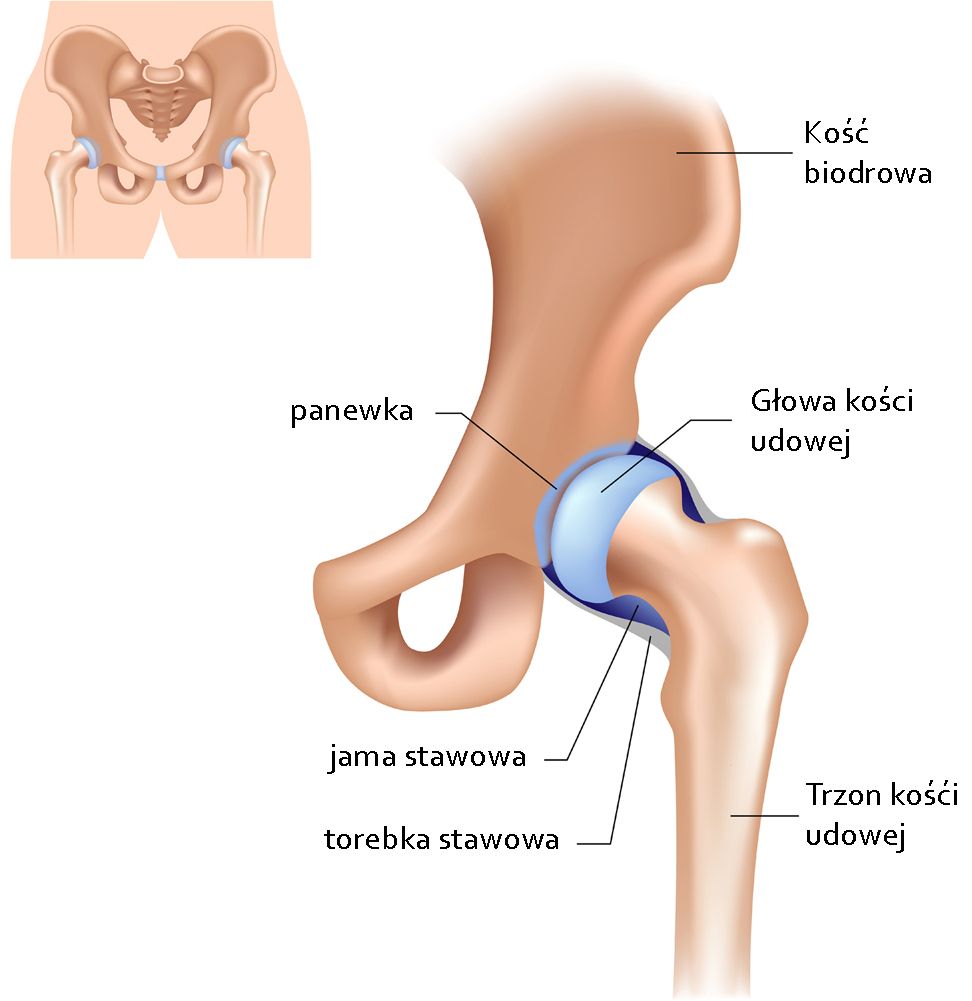 Staw biodrowy łączy kość miedniczną z kością udową, jest stawem kulistym umożliwiającym ruch w wielu płaszczyznach. Elementy szkieletu budujące staw biodrowy to panewka utworzona przez kości miednicy oraz głowa kości udowej. Kontaktujące się powierzchnie kości pokryte są chrząstką która jest bardzo śliska, co umożliwia bezbolesne ruchy w stawie. Głowa kości udowej jest połączona z jej trzonem szyjką, która stanowi miejsce szczególnie obciążone przez naprężenia ścinające, przez co jest podatna na złamania.
Staw biodrowy łączy kość miedniczną z kością udową, jest stawem kulistym umożliwiającym ruch w wielu płaszczyznach. Elementy szkieletu budujące staw biodrowy to panewka utworzona przez kości miednicy oraz głowa kości udowej. Kontaktujące się powierzchnie kości pokryte są chrząstką która jest bardzo śliska, co umożliwia bezbolesne ruchy w stawie. Głowa kości udowej jest połączona z jej trzonem szyjką, która stanowi miejsce szczególnie obciążone przez naprężenia ścinające, przez co jest podatna na złamania.
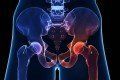
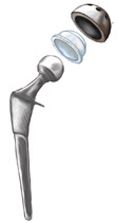 Endoproteza składa się z elementów odpowiadającym strukturom anatomicznym. Są to sztuczna panewka, głowa i trzpień. Panewka składa się z dwóch części. Zewnętrznej, kontaktującej się z kością ( wykonanej z metalu ) oraz wewnętrznej ( z metalu, ceramiki lub polietylenu) tworzącej wraz z głową powierzchnie stawu. Głowa endoprotezy pełniąca funkcję analogiczną do głowy kości udowej może być wykonana z metalu lub ceramiki. Trzpień produkuje się z metalu, różne modele charakteryzują się odmiennym kształtem i wielkością.
Endoproteza składa się z elementów odpowiadającym strukturom anatomicznym. Są to sztuczna panewka, głowa i trzpień. Panewka składa się z dwóch części. Zewnętrznej, kontaktującej się z kością ( wykonanej z metalu ) oraz wewnętrznej ( z metalu, ceramiki lub polietylenu) tworzącej wraz z głową powierzchnie stawu. Głowa endoprotezy pełniąca funkcję analogiczną do głowy kości udowej może być wykonana z metalu lub ceramiki. Trzpień produkuje się z metalu, różne modele charakteryzują się odmiennym kształtem i wielkością.
Reklama
Przebieg zabiegu endoprotezoplastyki stawu biodrowego
W dniu zabiegu pacjent pozostaje na czczo. W okresie bezpośrednio poprzedzającym operacje pacjent często dostaje tak zwaną premedykację - lek łagodzący stres związany z zabiegiem. Olbrzymią większość zabiegów wykonuje się w znieczuleniu regionalnym. Anestezjolog na sali operacyjnej podaje pacjentowi zastrzyk w plecy w okolicę kręgosłupa lędźwiowego, podając lek znieczulający odpowiednio do przestrzeni zewnątrzoponowej lub podpajęczynówkowej. Następnie pacjent jest układany na plecach, bądź zdrowym boku, zależnie od dostępu operacyjnego preferowanego przez chirurgów. Przeważnie zabieg trwa około 2 godzin. Na początku zespół operacyjny uzyskuje dostęp do części kostnych ( rozcięcie skóry ma zwykle długość około 20-30cm), odcina szyjkę kości udowej i usuwa ją wraz z głową kości udowej.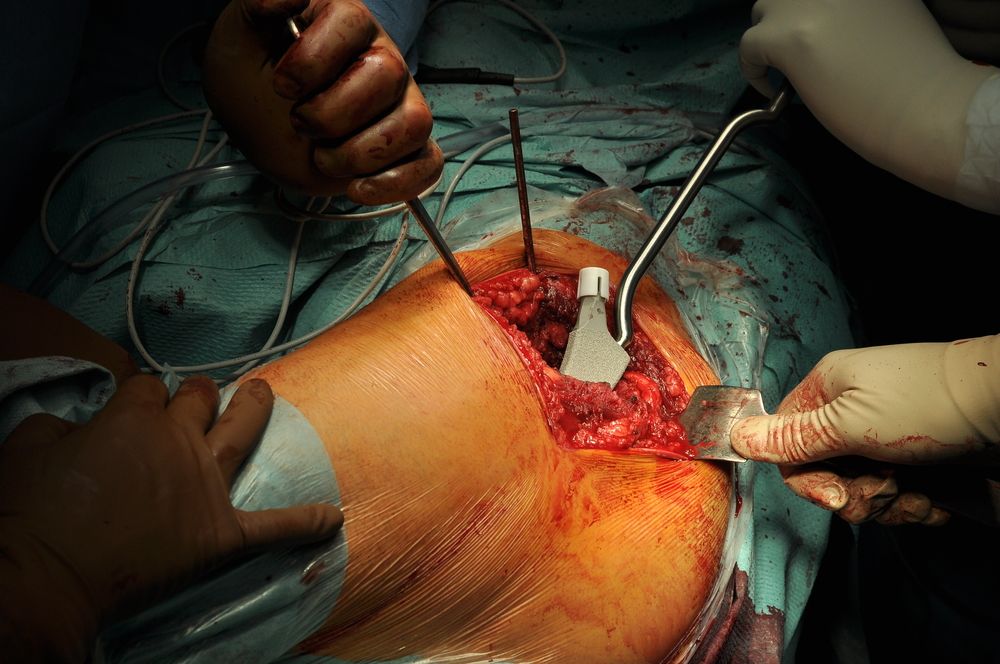 Następnie przygotowuje łoże pod panewkę, mocuje sztuczną panewkę do miednicy i trzpień do trzonu kości udowej. Całość łączy głowa wprowadzona do panewki i połączona z trzpieniem. Operację kończy kontrola hemostazy ( chirurg dokładnie ogląda pole operacyjne, tamuje znalezione miejsca krwawienia) oraz zamknięcie powłok. Często zostawia się zaszyty w ranie dren, czyli elastyczną rurkę, którą usuwa się zwykle po dwóch dniach. Bezpośrednio po operacji pacjent znajduje się pod wzmożonym nadzorem personelu, kontynuuje się leczenie przeciwbólowe. Szwy zdejmuje się zwykle po 10-12 dniach. Czas hospitalizacji zalezy od stanu pacjenta i waha się przeciętnie od 3 do 10 dni. Profilaktykę antybiotykową prowadzi się przeważnie przez 3-4 dni po operacji, a przeciwzakrzepową przez 6 tygodni. Każdy pacjent po zabiegu alloplastyki pozostaje pod opieką poradni ortopedycznej.
Następnie przygotowuje łoże pod panewkę, mocuje sztuczną panewkę do miednicy i trzpień do trzonu kości udowej. Całość łączy głowa wprowadzona do panewki i połączona z trzpieniem. Operację kończy kontrola hemostazy ( chirurg dokładnie ogląda pole operacyjne, tamuje znalezione miejsca krwawienia) oraz zamknięcie powłok. Często zostawia się zaszyty w ranie dren, czyli elastyczną rurkę, którą usuwa się zwykle po dwóch dniach. Bezpośrednio po operacji pacjent znajduje się pod wzmożonym nadzorem personelu, kontynuuje się leczenie przeciwbólowe. Szwy zdejmuje się zwykle po 10-12 dniach. Czas hospitalizacji zalezy od stanu pacjenta i waha się przeciętnie od 3 do 10 dni. Profilaktykę antybiotykową prowadzi się przeważnie przez 3-4 dni po operacji, a przeciwzakrzepową przez 6 tygodni. Każdy pacjent po zabiegu alloplastyki pozostaje pod opieką poradni ortopedycznej.
Wskazania do zabiegu endoprotezy stawu biodrowego
- choroba zwyrodnieniowa stawu o różnej etiologii
- choroby reumatyczne ( reumatoidalne zapalenie stawów, zesztywniające zapalenie stawów kręgosłupa i inne)
- niekóre złamania bliższego końca kości udowej
- martwica głowy kości udowej
- zmiany nowotworowe
- zmiany wrodzone i rozwojowe
Reklama
Przeciwskazania do zabiegu
- ostre poważne zachorowanie
- zły stan ogólny
- infekcje uogólnione oraz podwyższone wskaźniki stanu zapalnego
- czynne ogniska infekcyjne
- zaburzenia krzepnięcia ( w szpitalu obowiązkowo bada się podstawowe parametry krzepnięcia przed zabiegiem)
- rozległe żylaki kończyn dolnych
- choroba zakrzepowo-zatorowa
- znaczna otyłość
- brak współpracy
Przygotowanie do zabiegu operacyjnego
- Szczepienie przeciw wirusowemu zapaleniu wątroby typu B - w przypadku osób uprzednio zaszczepionych, które dobrze odpowiedziały na szczepienie nie są wskazane następne dawki szczepienia.
- Ustabilizowanie schorzeń przewlekłych, w wielu przypadkach konieczne są przedoperacyjne konsultacje specjalistyczne. Bardzo ważne jest wyleczenie wszystkich ognisk infekcji w jamie ustnej, które mogą być przyczyną bardzo poważnych powikłań.
- W wielu przypadkach konieczna jest modyfikacja dotychczasowego leczenia chorób przewlekłych. Nigdy nie należy samodzielnie odstawiać leków bez konsultacji z lekarzem.
- Uzyskanie prawidłowej masy ciała. Redukuje to ryzyko powikłań okołoperacyjnych, ułatwia opiekę, przyspiesz odzyskanie pełnej samodzielności oraz stwarza lepsze warunki mechaniczne dla wgojenia oraz daleszgo użytkowania implantu.
- Zaprzestanie palenia, najlepiej definitywne, ale powstrzymanie się od palenia tytoniu nawet na kilka tygodni przed operacją często poprawia stan pacjenta i zmniejsza ryzyko powikłań.
- Ogólne wzmocnienie siły mięśniowej. Dobry stan układu ruchu znacznie przyspiesza proces odzyskiwania sprawności i samodzielności po operacji. Ćwiczenia wzmacniające siłę mięśni kończyn dolnych oraz obręczy biodrowej należy połączyć z ćwiczeniami rozciągającymi. Istotne jest dobre przygotowanie także górnej połowy ciała, jest ona bardziej obciążona w okresie pooperacyjnym, kiedy część chorych porusza się o kulach i wspomaga się rękami przy siadaniu i wstawaniu.
- Zależnie od stanu układu ruchu, chory powinien zaopatrzyć się w odpowiednie wyposażenie pomocnicze - kule bądź balkonik ( w przypadku sprawnych chorych nie zawsze jest to konieczne). Korzystne jest, by opanować użytkowanie tych urządzeń pomocniczych jeszcze w stanie pełnej sprawności.
- Bardzo istotne jest odpowiednie przygotowanie otoczenia pacjenta, należy usunąć wszelkie potencjalne przyczyny upadku takie jak wijące się na podłodze przewody, luźne dywaniki. Szczególną uwagę należy zwrócić na zabezpieczenie schodów (poprzez instalacje poręczy, uchwytów) oraz łazienki ( uchwyty pod prysznicem, antypoślizgowe maty). Jeszcze przed zabiegiem powinno się przygotować podwyższenia w miejscach, gdzie pacjent będzie siadał, nie można zapomnieć o łóżku i toalecie. Wysokość siedzenia powinna być dobrana do wzrostu pacjenta tak żeby w trakcie siedzenia kolana były poniżej bioder. Zapewnia to mniejsze obciążenia mechaniczne dla stawów biodrowych przy wstawaniu. Przeciętnie porządana wyskość wynosi ok. 50 cm.
- Przezornie należy rozmieścić przedmioty niezbędne w codziennym życiu mając na uwadze, że pacjent nie będzie mógł się schylać ani wspinać. Jeżeli jest to możliwe, warto zapewnić rekonwalescentowi stałą pomoc i towarzystwo choćby przez kilka pierwszych dni po opuszczeniu szpitala. Szczególnie dotyczy to osób w podeszłym wieku. W sklepach zaopatrzenia ortopedycznego dostępne są proste urządzenia ułatwiające chwytanie, podnoszenie przedmiotów z podłogi.
- Należy zaopatrzyć się w pończochy uciskowe, które mają na celu profilaktykę żylnej choroby zakrzepowo-zatorowej. Dostępne są w aptekach i sklepach z zaopatrzeniem ortopedycznym.
- Jeśli kiedykolwiek w przeszłości pacjent miał objawy uczulenia na metale konieczna jest konsultacja lekarska, niekiedy wykonanie odpowiednich testów alergicznych.
- Wskazane jest wcześniejsze omównie z lekarzem możliwości autotransfuzji, polega ona na oddaniu krwi w ciągu kilku tygodni poprzedzających operacje. W razie potrzeby przetoczenia pacjent otrzymuję własną krew, co zmniejsza to ryzyko powikłań poprzetoczeniowych.
Reklama
Powikłania wczesne po zabiegu endoprotezy stawu biodrowego
- żylna choroba zakrzepowo-zatorowa- każdy operowany objęty jest profilaktyją ŻChZZ w postaci podskórnych iniekcji heparyny drobnocząsteczkowej oraz pończoch elastycznych. Profilaktyka jest kontynuowana przez 6 następnych tygodni. Pacjent samodzielnie wykonuje sobie zastrzyki pod skórę brzucha. Do opakowania preparatu dołączona jest szczegółowa instrukcja podawania leku, w razie wątpliwości dobrze jest poprosić o instruktaż pielęgniarkę w trakcie pobytu w szpitalu.
- infekcja stawu (wczesna) – na sali operacyjnej obowiązują restrykcyjne zasady aseptyki, mimo to możliwe jest zainfekowanie rany operacyjnej lub implantu
- nadmierne krwawienie
- porażenie nerwu strzałkowego - efekt nieprawidłowego ułożenia pacjenta w okresie okołozabiegowym
- powikłania anestezjologiczne
- uszkodzenie n. kulszowego i udowego
- powikłania potransfuzyjne – mogą wystapic przy każdym przetoczeniu preparatu krwiopochodnego (ich częstotliwość jest mniejsza przy zastosowaniu autotransfuzji )
- nierówność kończyn
Powikłania późne
- obluzowanie implantu
- zakażenie z ognisk zakażenia w organizmie drogą krwiopochodną
- zużycie polietylowej części panewki
- pęknięcie lub złamanie kości udowej lub dna panewki
- przewlekłe dolegliwości bólowe
- zwichnięcie endoprotezy
- zwapnienia, skostnienia okołostawowe
- mikrozatory płucne/mózgowe
- uczulenia na metal lub hydroksyapatyt
- pęknięcie ceramicznej głowy endoprotezy
Rehabilitacja
Zasadniczą część rehabilitacji chory wykonuję poprzez stopniowy powrót do normalnej aktywności fizycznej, większość pacjentów nie wymaga specyficznej rehablitacji. Pacjent po zabiegu pozostaje w kontroli ortopedycznej, wszelkie niejasności pomoże rozwiać lekarz prowadzący leczenie. Koniecznie należy poprosić ortopedę lub rehabilitanta o demonstracje w jaki sposób należy po zabiegu siadać,wstawać, chodzić po schodach, ubierać się. Dla własnego bezpieczeństwa lepiej przećwiczyć te ruchy wcześniej, poprosić o ocenę prawidłowości ich wykonywania.
Reklama
Wczesny okres po operacji ( do 3 miesięcy)
Największym ryzykiem powikłań obciążony jest okres pierwszych 6-12 tygodni po operacji. Głównym niebezpieczeństwem jest zwichnięcie protezy. Zagrożenie niosą ze sobą ruchy rotacyjne ( kierowanie palców stopy do wewnątrz i na zewnątrz), krzyżowanie nóg, schylanie się oraz obroty tułowia. Niewskazane jest pochylanie się, podnoszenie przedmiotów z ziemi, wykonywanie ciężkiej pracy fizycznej, dzwiganie ciężarów, zginania nogi w biodrze do kąta prostego, wykonywanie gwałtownych ruchów. Powrót do pełnej sprawności ułatwią ćwiczenia izometryczne oraz spacery, najlepiej po płaskiej i równej powierzchni. Ważne, aby chory stosował się przez ten czas do poniższych zaleceń:
Poruszanie się
Konieczne jest unikanie gwałtownych obrotów, należy obracać się powoli, małymi kroczkami. Nie powinno się schylać, zwłaszcza przy wyprostowanych stawach kolanowych i biodrowych.
Siedzenie
Można siadać tylko na siedziskach o odpowiedniej wyskości dostosowanej do wzrostu pacjenta. Konieczne jest wspomaganie się rękami zarówno przy wstawaniu jak i siadaniu, ciężar ciała należy opierać na zdrowej nodze, operowaną wysunąć do przodu. Należy unikać pochylania się do przodu, opierania rękami o uda.
Utrzymanie higieny
Nie wolno moczyć opatrunku! Powinno się unikać kąpieli w wannie, jeśli pacjent nie dysponuje prysznicem należy zamontować ławeczkę wannową. Mycie nóg ułatwi szczotka na długim trzonku. Czasem niezbędna może się okazać pomoc, asysta jest konieczna na przykład przy obcinaniu paznokci u stóp.
Spanie
Należy spać na plecach z klinem między nogami uniemożliwiającym skrzyżowanie nóg w trakcie snu. Noga operowana powinna być lekko zgięta w stawie biodrowym, nieznacznie odwiedziona oraz zabezpieczona przed rotacją. Wstając i siadając na łóżku należy stosować zasady takie jak w innych okolicznościach (patrz wyżej). Noga operowana powinna jako pierwsza znaleźć się na materacu przy zmanie pozycji z siedzącej na leżącą i jako druga dotknąć podłogi przy podnoszeniu się z łóżka.
Jazda samochodem
Przez pierwsze 6 tygodni po operacji obowiązuję zakaz prowadzenia samochodu. Będąc pasażerem ustawienie fotela winno zapewnić nam jak najwięcej przestrzeni, oparcie należy mocno odchylić do tyłu. Szczególną ostrożność trzeba zachować przy wchodzeniu i wychodzeniu z pojazdu, stosując zasady wymienione przy wstawaniu w innych okolicznościach.
Chodzenie po schodach
W początkowym okresie przydatne są kule, za wszelką cenę należy unikać upadku. Wchodząc stawia się zdrową nogę pierwszą, następnie operowaną a na końcu kule. W trakcie schodzenia kolejność jest odwrotna: kule, noga operowana, noga zdrowa.
Obuwie
Buty powinny być płaskie, wsuwane za pomocą długiej łyzki. Nie wolno sznurować butów samodzielnie.
Reklama
Po okresie 3 miesięcy od operacji wszczepienia endoprotezy, po konsultacji i potwierdzeniu tego faktu w poradni ortopedycznej wszystkie wcześniejsze zakazy przestają obowiązywać. Należy jednak pamiętać o tym, że tak jak każde inne urządzenie mechaniczne, endoproteza ulega zużyciu. Minimalny czas jaki winna wytrzymać w dobrym stanie to 10 lat. Zwykle trwałość implantu wynosi 15-20 lat użytkowania. By zwiększyć czas prawidłowego funkcjonowania protezy należy utrzymywać prawidłową masę ciała, unikać dzwigania dużych ciężarów, biegania, skakania wykonywania ciężkiej pracy, minimalizować ryzyko upadków. Nie należy jednak zaniedbywac aktywności fizycznej, niesie ona ze sobą niezaprzeczalne korzyści, zarówno dla układu ruchu jak i sercowo-naczyniowego, stanu metabolicznego, wydolności i samopoczucia pacjentów. Najkorzystniejszym wysiłkiem są spacery, pływanie oraz ćwiczenia w odciążeniu. Powrót do pracy odbywa się zwykle po około 3 miesiącach od operacji i jest zależny od stanu pacjenta oraz charakteru wykonywanego zawodu.