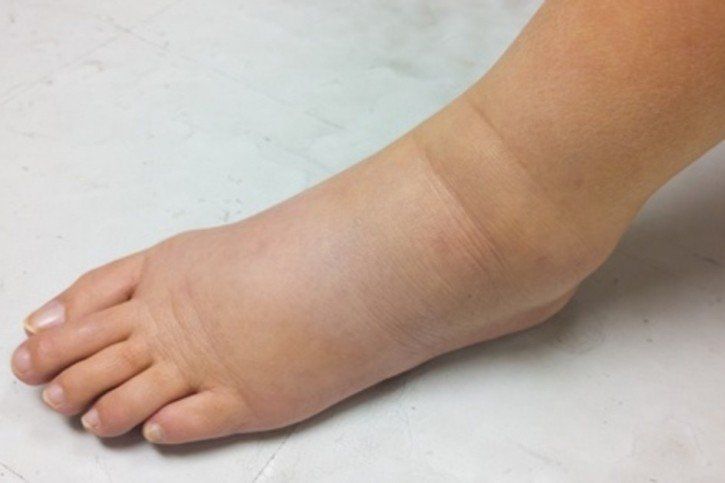
O obrzękach mówimy kiedy w organizmie gromadzi się zbyt duża ilość płynu, zarówno w przestrzeniach pozakomórkowych jak i w jamach ciała. Podpuchnięte oczy czy nawracający obrzęk stóp to częsty problem wielu osób. Nie warto ignorować tych objawów, bo obrzęki mogą być pierwszym sygnałem wielu chorób. Obrzękom sprzyjają przemęczenie, nieprzespane noce, używki, ale także są one częstą objawem choroby nerek, serca czy alergii.
Reklama
OBRZĘK to stan, w którym dochodzi do zaburzenia pomiędzy filtracją krwi w naczyniach włosowatych, a odpływem płynu tkankowego i chłonki.
Rodzaje obrzęków
Obrzęki można podzielić ze względu na ich etiologię następująco:
- obrzęki zastoinowe – spowodowane są zastojem żylnym krwi. Do zastoju może dochodzić wskutek ucisku na żyły bądź zatorów, zakrzepów i niewydolności serca. Zastój prowadzi do wzrostu ciśnienia hydrodynamicznego w naczyniach włosowatych co zdecydowanie utrudnia powrót krwi do naczyń z tkanek.
- obrzęki nerkowe – występują w przebiegu chorób nerek, prowadzących do upośledzenia czynności wydalniczej. Przyczyna tkwi w utracie białka w kłębkach nerkowych, a także w zatrzymywaniu soli w organizmie.
- obrzęki alergiczne – są jednym z elementów odczynu zapalnego. Kontakt z alergenem powoduje zaburzenia naczynioruchowe i uszkodzenia śródbłonek naczyń włosowatych. Obrzęki alergiczne charakteryzują się dużą gwałtownością – pojawiają się nagle, trwają krótko i zanikają samoczynnie. Obejmują przede wszystkim błonę śluzową górnych dróg oddechowych oraz tkankę podskórną.
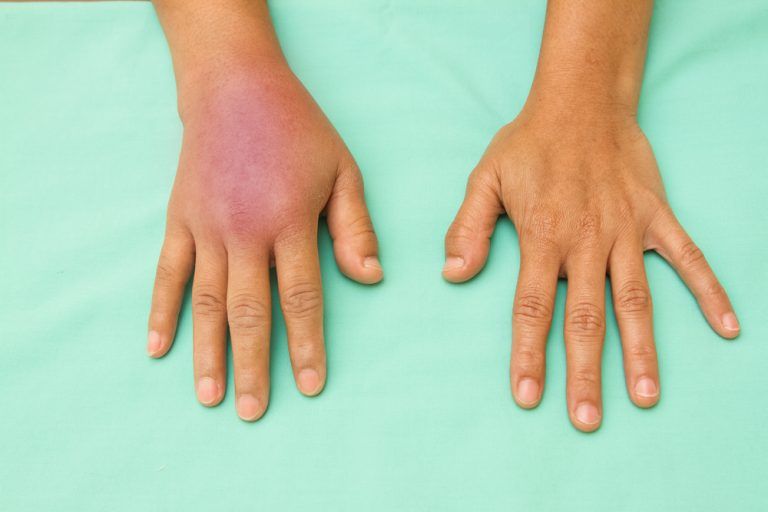 obrzęki zapalne – zaliczane do obrzęków miejscowych, które występują w obrębie ogniska zapalnego. Do uszkodzenia naczyń dochodzi w wyniku nagromadzenia produktów rozpadu tkanek (histamina) lub infekcji bakteryjnej.
obrzęki zapalne – zaliczane do obrzęków miejscowych, które występują w obrębie ogniska zapalnego. Do uszkodzenia naczyń dochodzi w wyniku nagromadzenia produktów rozpadu tkanek (histamina) lub infekcji bakteryjnej.
- obrzęki głodowe – występują w przypadku choroby głodowej bądź w przebiegu chorób wyniszczających (np. nowotwory). Zaliczane do obrzęków ogólnych, obejmujących wszystkie jamy ciała. Przyczyna obrzęku leży w zmniejszeniu ilości biała w osoczu krwi oraz zwiększonej przepuszczalności śródbłonków naczyniowych.
- obrzęki toksyczne - są konsekwencją ukąszenia (owady, węże) bądź kontaktu z substancjami chemicznymi.
Inna klasyfikacja dzieli obrzęki na:
- żylne – są konsekwencją niewydolności żylnej, która prowadzi do wzrostu ciśnienia żylnego, wpływającego na wzrost filtracji włośniczkowej. Przyśpieszona filtracja wtórnie prowadzi do niewydolności naczyń limfatycznych.
- limfatyczne – powstają w wyniku niewydolnego drenażu limfatycznego, przy prawidłowo funkcjonującej filtracji włośniczkowej. Obrzęki limfatyczne gromadzą się najczęściej w obrębie tkanki podskórnej, tworząc chłonkę zastoinową. Obrzęki limfatyczne podzielić można na:
- obrzęki pierwotne – powstają na tle zaburzeń rozwojowych naczyń limfatycznych
- obrzęki wtórne – powstają w wyniku uszkodzenia naczyń chłonnych ( zabiegi operacyjne, radioterapia), usunięcia węzłów chłonnych czy przewlekłych stanów zapalnych naczyń bądź węzłów chłonnych.
Reklama
Przewlekły stan obrzękowy jako konsekwencja braku leczenia
Przewlekły stan obrzękowy prowadzi do postępującego stanu zapalnego tkanek, a także nadmiernego odkładania się włókien kolagenowych o zaburzonej architekturze. W konsekwencji dochodzi do zwłóknienia naczyń i węzłów chłonnych, co znacząco upośledza ich funkcjonowanie. Typowym objawem przewlekłego stanu obrzękowego są także zmiany w obrębie skóry, która staje się stwardniała i zwłókniała – stan ten określany jest jako lipodermatoskleroza.
Wskazania do terapii przeciwobrzękowej
- obrzęk limfatyczny – pierwotny i wtórny
- niewydolność żylna
- stan po usunięciu węzłów chłonnych (leczenie nowotworowe)
- obrzęk pourazowy
- obrzęk lipidowy
- obrzęk idiopatyczny nawracający (nieznana przyczyna)
- obrzęk po długotrwałym unieruchomieniu
- obrzęk po zabiegu chirurgicznym
Przeciwwskazania do terapii
Bezwzględne
- zakrzepica żył głębokich
- zapalenie tkanki podskórnej
Względne
- niewydolność serca (III lub IV klasa czynnościowa wg NYHA)
- cukrzyca z objawami neuropatii
- zaburzone krążenie obwodowe
Reklama
Postępowanie przeciwobrzękowe
Reklama
Leczenie obrzęków wymaga szczegółowej diagnostyki oraz kompleksowej terapii, obejmującej zarówno działanie przeciwobrzękowe jak i leczenie istniejącej choroby. Postępowanie, w zależności od przyczyny oraz przebiegu obejmuje:
- farmakoterapię
- leczenie chirurgiczne
- kompresjoterapię o stopniowym ucisku
- specjalistyczne wyroby medyczne (np. pończochy, rękawiczki)
- postępowanie przeciwzakrzepowe – farmakoterapia + ćwiczenia
- pielęgnacja skóry
- ćwiczenia przeciwobrzękowe
Kompleksowa terapia przeciwobrzękowa
Kompleksowa terapia przeciwobrzękowa jest podstawową formą leczenia obrzęków, która obejmuje następujące składowe:
- manualny drenaż limfatyczny
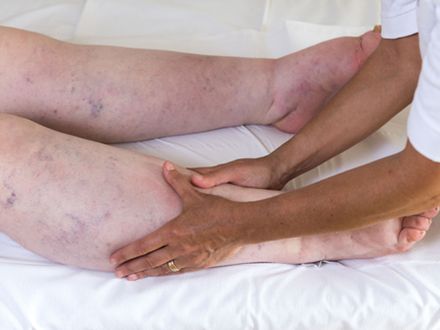
Technika ręcznego masażu, który charakteryzuje się kombinacją powolnych i delikatnych ruchów okrężnych, pompujących, czerpiących i obrotowych. Istotnym elementem jest stosowanie chwytów, których siła nie jest zbyt duża, aby unikać dodatkowego przekrwienia tkanek. Drenaż limfatyczny ma na celu pobudzenie aktywności naczyń limfatycznych, a w konsekwencji poprawę przepływu limfy oraz płynu śródtkankowego. Równie istotne w drenażu jest opróżnianie dróg chłonnych i odprowadzenie obrzęku do węzłów chłonnych.
Drenaż limfatyczny rozpoczyna się od obszarów centralnych, stopniowo przechodząc w stronę dystalną, do miejsc objętych obrzękiem.
- kompresja pneumatyczna
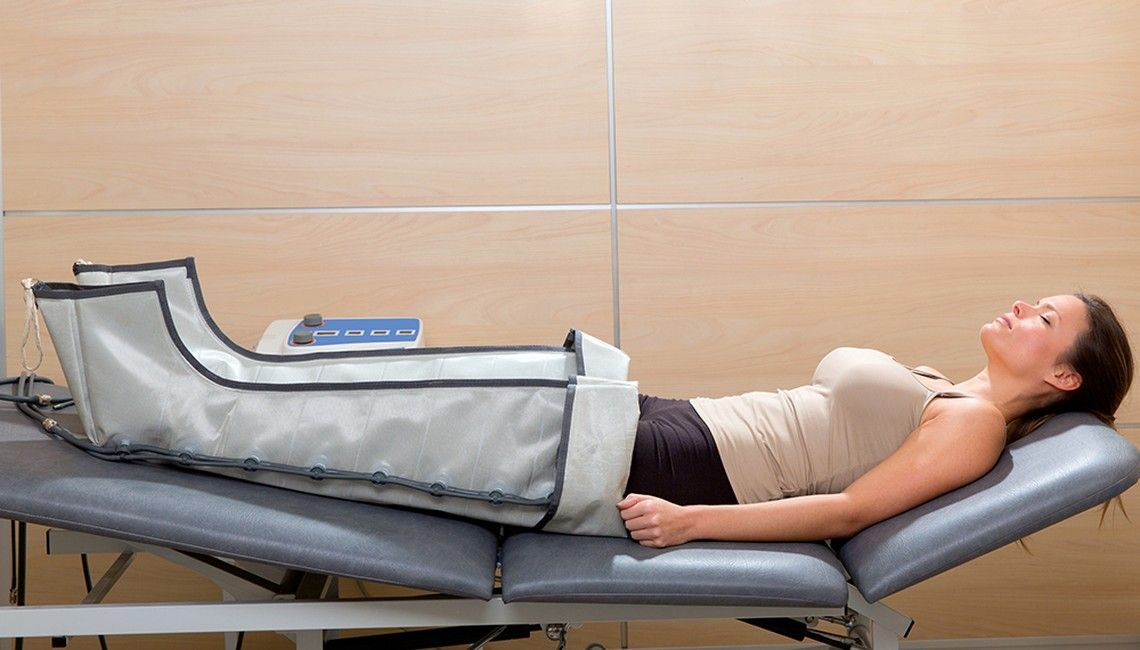
Przerywana kompresja pneumatyczna jest zabiegiem wykonywanym za pomocą urządzeń – mankiety, rytmicznie wypełniających się powietrzem. W trakcie zabiegu dochodzi do przesuwania płynów w stronę węzłów chłonnych. Jest to niezwykle skuteczna forma terapii w przypadku obrzęków miękkich, wraz ze wzrostem twardości spada skuteczność zabiegu. Równie istotne jest postępowanie po zakończonej kompresji pneumatycznej, która prowadzi do rozciągnięcia tkanek i przestrzeni śródtkankowej. Pozostawienie pacjenta bez bandażowania lub pończochy/rękawicy może spowodować bardzo szybkie wypełnienie się przestrzeni nowym płynem.
- bandażowanie
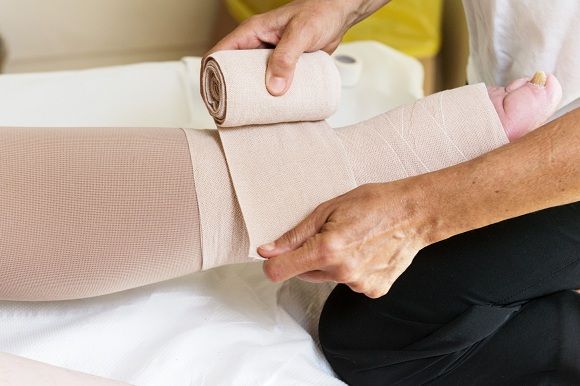
Bandażowanie czyli zastosowanie wielowarstwowego ucisku zewnętrznego jest skuteczną metodą podtrzymania efektów drenażu limfatycznego. Bandażowanie wpływa na: pobudzenie pompy mięśniowej, redukowanie filtracji kapilarnej, pobudzenie resorpcji limfy, redukcję zwłóknień tkankowych oraz na pobudzenie transportu zalegającej chłonki.
Zastosowanie mają opatrunki wielowarstwowe, gdzie pierwszą warstwę stanowi bawełniany rękaw zakładany bezpośrednio na skórę – warstwa ochronna. Następnie zabandażować należy dłoń lub stopę, z uwzględnieniem każdego palca osobno. Ma to na celu niedopuszczenie do powstania obrzęku w obrębie dłoni/stopy lub stymulację do odprowadzenia już istniejącego obrzęku. Kolejną warstwę opatrunku stanowią bandaże, które nadają już kończynie kształt walca. Zastosowanie mają także bandaże z karbowanej gąbki, które dzięki pofałdowaniom mobilizują zwłóknione tkanki do ruchu. Ostatnią warstwę stanowią bandaże o niskim stopniu rozciągliwości, zapewniające stosunkowo niskie ciśnienie spoczynkowe. Warstwa ta nakładana jest zgodnie z zasadą stopniowania ciśnienia, tzn. malejąco w kierunku proksymalnym (w kierunku tułowia). Istotne jest aby stopień kompresji dobierany był indywidualnie, ze względu na fazę terapii oraz tolerancję pacjenta.
- ćwiczenia usprawniające odpływ chłonki
Reklama
Kolejnym ważnym elementem postępowania przeciwobrzękowego jest aktywność fizyczna o niskiej intensywności, mająca pobudzić pompę mięśniową. Zaleca się wykonywanie ćwiczeń bez oporu zewnętrznego lub z minimalnym obciążeniem. Kontroli wymaga intensywność ćwiczeń, gdyż nadmierny wysiłek prowadzi do wzmożonego przepływu krwi, co objawia się gromadzeniem większej ilości płynu tkankowego (konieczność odprowadzenia dużej ilości płynu przez niewydolny system – ryzyko powstania obrzęku).
Poza ogólną aktywnością sporo uwagi należy poświęcić także ćwiczeniom oddechowym, które zmniejszają ciśnienie w obrębie klatki piersiowej, ułatwiając w ten sposób transport chłonki.
Regularne ćwiczenia mają za zadanie przeciwdziałać negatywnym konsekwencjom obrzęków: przykurcze mięśniowe, spadek siły mięśniowej, zmiany zwyrodnieniowe stawów czy wady postawy.
Zalecane formy ruchu
-spacery-pływanie
-nordic walking
-joga
-jazda na rowerze
- specjalistyczne wyroby uciskowe
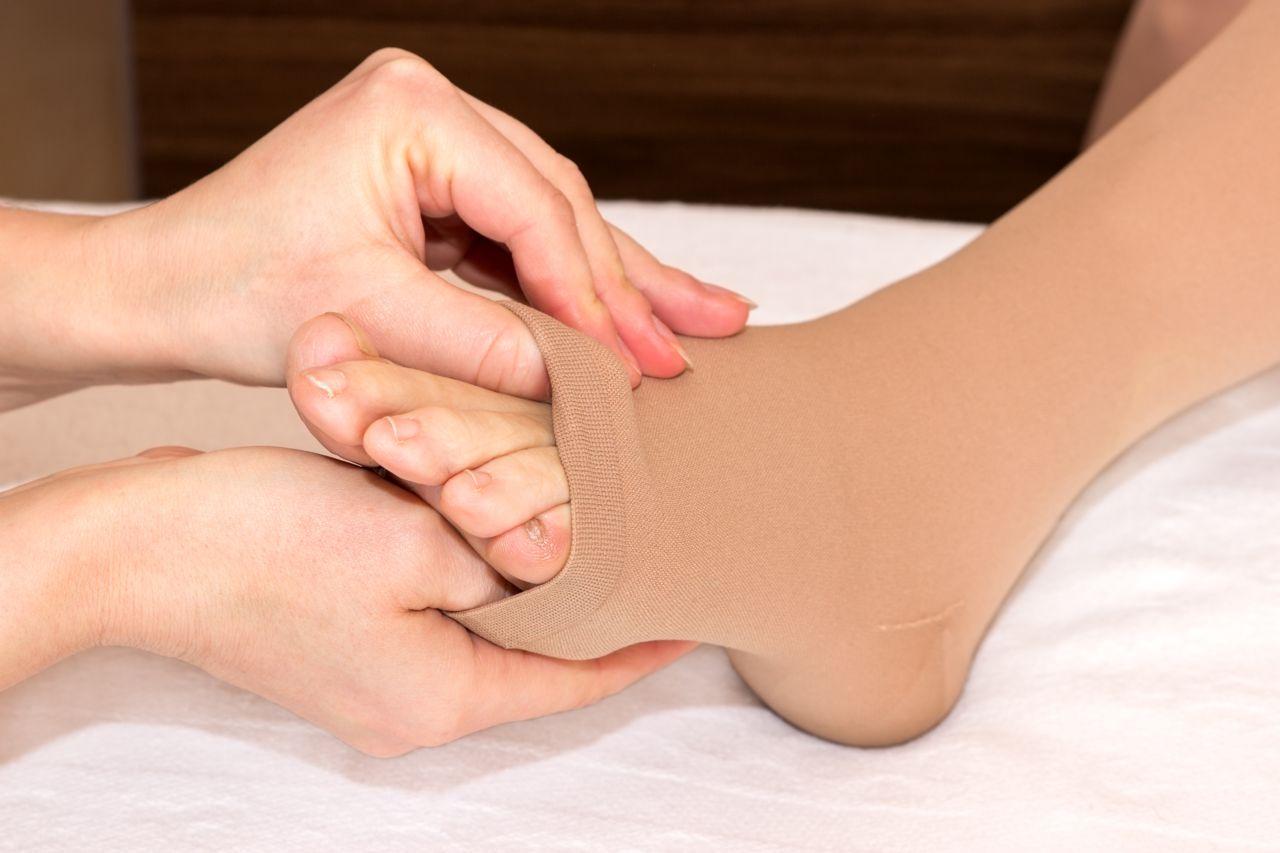
Kontynuacją leczenia powinno być stosowanie gotowych materiałów uciskowych w postaci pończoch czy rękawic. Aby prawidłowo spełniały swoją rolę, muszą zostać indywidualnie dobrane na podstawie pomiarów.
- pielęgnacja skóry
Obrzęk prowadzi do miejscowego upośledzenia funkcji systemu immunologicznego, zwiększając ryzyko infekcji bakteryjnych i grzybiczych. Dlatego tak ważne jest przestrzeganie podstawowych zasad higieny oraz pielęgnacji skóry, poprzez:
- dokładne suszenie skóry
- nawilżanie skóry
- stosowanie odpowiednio dobranych kosmetyków
a także dodatkowo:
- kinesiology taping
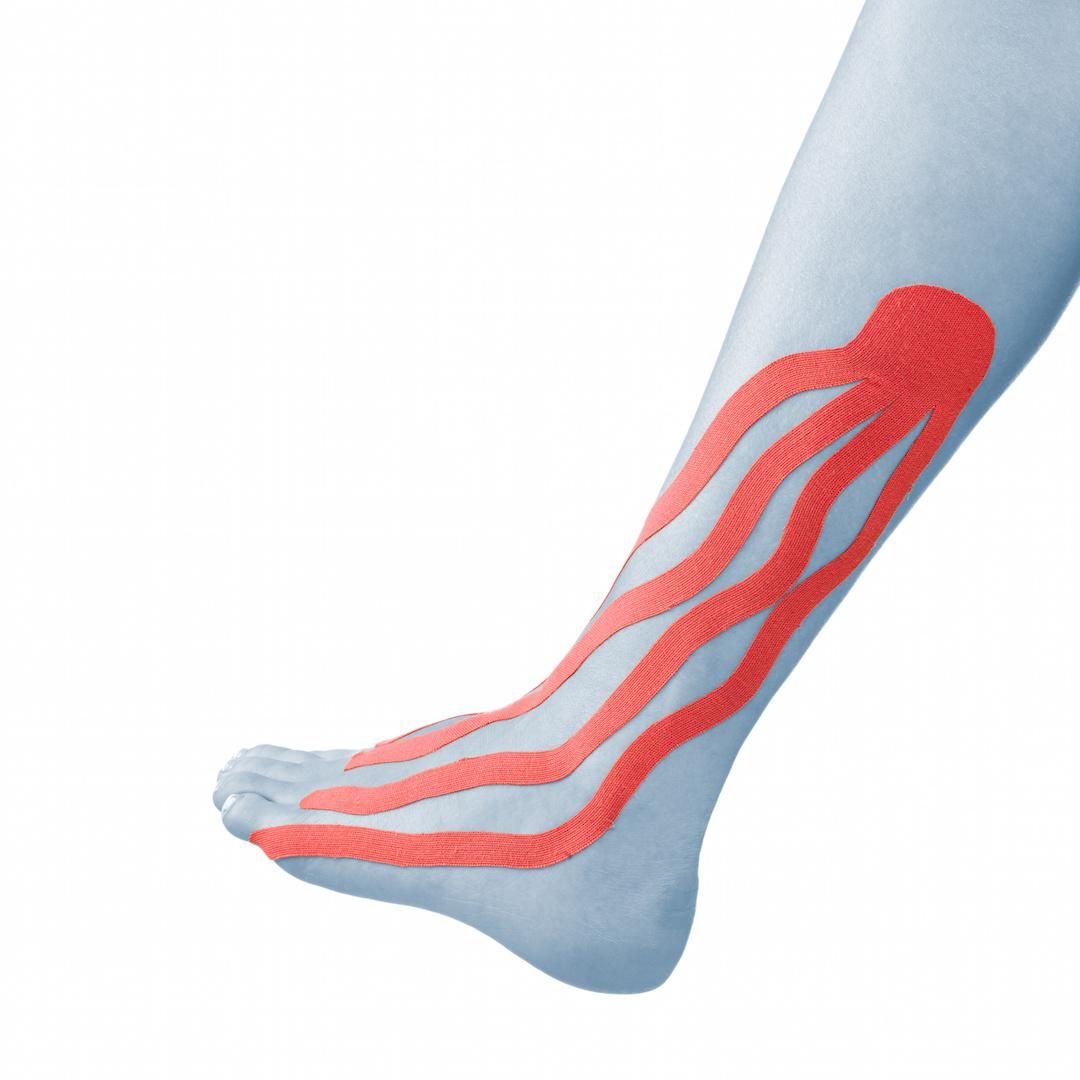
Uzupełnieniem terapii może być dynamiczne plastrowanie – Kinesiology Taping. W przypadku obrzęków zastosowanie mają aplikacje limfatyczne.
Terapia z wykorzystaniem tapingu ma na celu usprawnienie krążenia krwi oraz chłonki, a także redukcję stanu zapalnego oraz zastojów tkankowych.
- edukacja pacjenta i autoterapia
Aby terapia była skuteczna, a jej efekty długotrwałe, konieczna jest współpraca pacjenta oraz zrozumienie swojego problemu. W związku z tym duży nacisk kładziony jest na edukację pacjentów w zakresie wykonywania codziennych czynności, pielęgnacji oraz aktywności fizycznej.
ZALECENIA DLA OSÓB Z OBRZĘKIEM
-Unikać iniekcji dożylnych bądź pobierania krwi w obrębie obrzękniętej kończyny
-Unikać energicznych i często powtarzanych ruchów kończyną obrzękniętą
-Utrzymywać odpowiednią higienę kończyny obrzękniętej – nawilżanie, suszenie
-Unikać nadmiernego obciążania kończyny obrzękniętej – noszenie ciężkich przedmiotów
-Unikać ciasnej bielizny z opaskami gumowymi (majtki, skarpetki)
-Unikać wysokich temperatur – sauna, gorąca kąpiel, opalanie na słońcu
-Unikać urazów, oparzeń, skaleczeń i ukąszeń owadów – długie rękawy i długie spodnie
-Utrzymywać prawidłową wagę ciała
-Podróże samolotem wymagają stosowania pończoch bądź rękawic kompresyjnych
-Infekcja, stan zapalny, wszelkie zmiany skórne wymagają szybkiej konsultacji lekarskiej
-Terapia prowadzona jest w dwóch fazach:
I faza (intensywna), która ma na celu redukcję obrzęku. Obejmuje codzienny drenaż limfatyczny, bandażowanie oraz ćwiczenia poprawiające odpływ chłonki. Czas trwania I fazy zależny jest od stopnia zaawansowania obrzęku.
II faza (utrwalająca), która ma na celu utrwalenie efektów terapii z I fazy. Na tym etapie wykonuje się automasaż oraz ćwiczenia poprawiające odpływ chłonki, zastosowanie mają także specjalistyczne wyroby uciskowe. W związku z tym, iż wiele obrzęków ma charakter przewlekły, faza II powinna trwać przez całe życie.
Reklama
Jakie są cele terapii przeciwobrzękowej?
Oczywiście głównym i podstawowym celem postępowania jest niedopuszczenie do powstania obrzęku bądź redukcja już istniejącego. Równie istotnym czynnikiem jest dążenie do utrzymania efektów terapii, a także:
- poprawa zakresów ruchomości w stawach objętych obrzękiem
- poprawa jakości życia
- rozluźnienie tkanek wykazujących zmiany strukturalne o charakterze zwłóknienia
- utrzymanie prawidłowej siły mięśniowej w obrzękniętym rejonie ciała
- poprawa stanu skóry
- edukacja pacjenta w zakresie codziennego funkcjonowania i zapobiegania powstawaniu obrzęków
- niedopuszczenie do rozwoju wad postawy oraz zwyrodnień stawowych, będących często wtórnym następstwem obrzęków
Opracowała:
mgr Katarzyna Kumor, Fizjoterapeuta