Rwa kulszowa
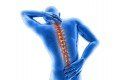
Jest zespołem objawów wynikających z ucisku na korzeń nerwu kulszowego. Typowym objawem jest nagle pojawiający się ból w obrębie kręgosłupa, ale także drętwienie czy mrowienie wzdłuż kończyny dolnej.
Nerw kulszowy jest połączeniem korzeni nerwowych L4 i L5 oraz S1-S3, które biegnąc wspólnie, zaopatrują czuciowo i ruchowo kończynę dolną. Do ucisku nerwu może dojść na każdym poziomie, ale zdecydowanie najczęściej dzieje się to na poziomie korzeni nerwowych. Już niewielki ucisk może powodować zaburzenie funkcji nerwu, co wynika z jego budowy i braku zewnętrznej osłonki spełniającej funkcję ochronną.
Rwa kulszowa charakteryzuje się typowymi objawami, które można dokładnie zlokalizować. Dzięki temu, na podstawie badania można określić poziom uszkodzenia nerwu kulszowego.
Reklama
Rozpoznanie rwy kulszowej
Rozpoznanie i różnicowanie rwy kulszowej opiera się na:
- Wywiad (badanie podmiotowe)
- Badanie przedmiotowe
- Badanie neurologiczne
- Badania dodatkowe
Wywiad z pacjentem pozwala na ustalenie pojawienia się bólu, jego przebiegu oraz czynników nasilających i łagodzących objawy. Dane z rozmowy z pacjentem pozwalają na ustalenie wstępnej przyczyny.
Badanie przedmiotowe obejmuje szereg testów oceniających ruchomość kręgosłupa (test Otta, test Schobera), symetryczność, długość kończyn, obecność przykurczy mięśniowych. Przeprowadza się także badanie palpacyjne, które służy do oceny napięcia mięśni przykręgosłupowych oraz lokalnej bolesności. Ważnym elementem diagnostyki jest także badanie manualne stawów krzyżowo-biodrowych oraz stawów kręgosłupa.
Bardzo czułym objawem w diagnostyce zespołów korzeniowych jest objaw Laseque`a, który przeprowadzany jest w pozycji leżenia tyłem.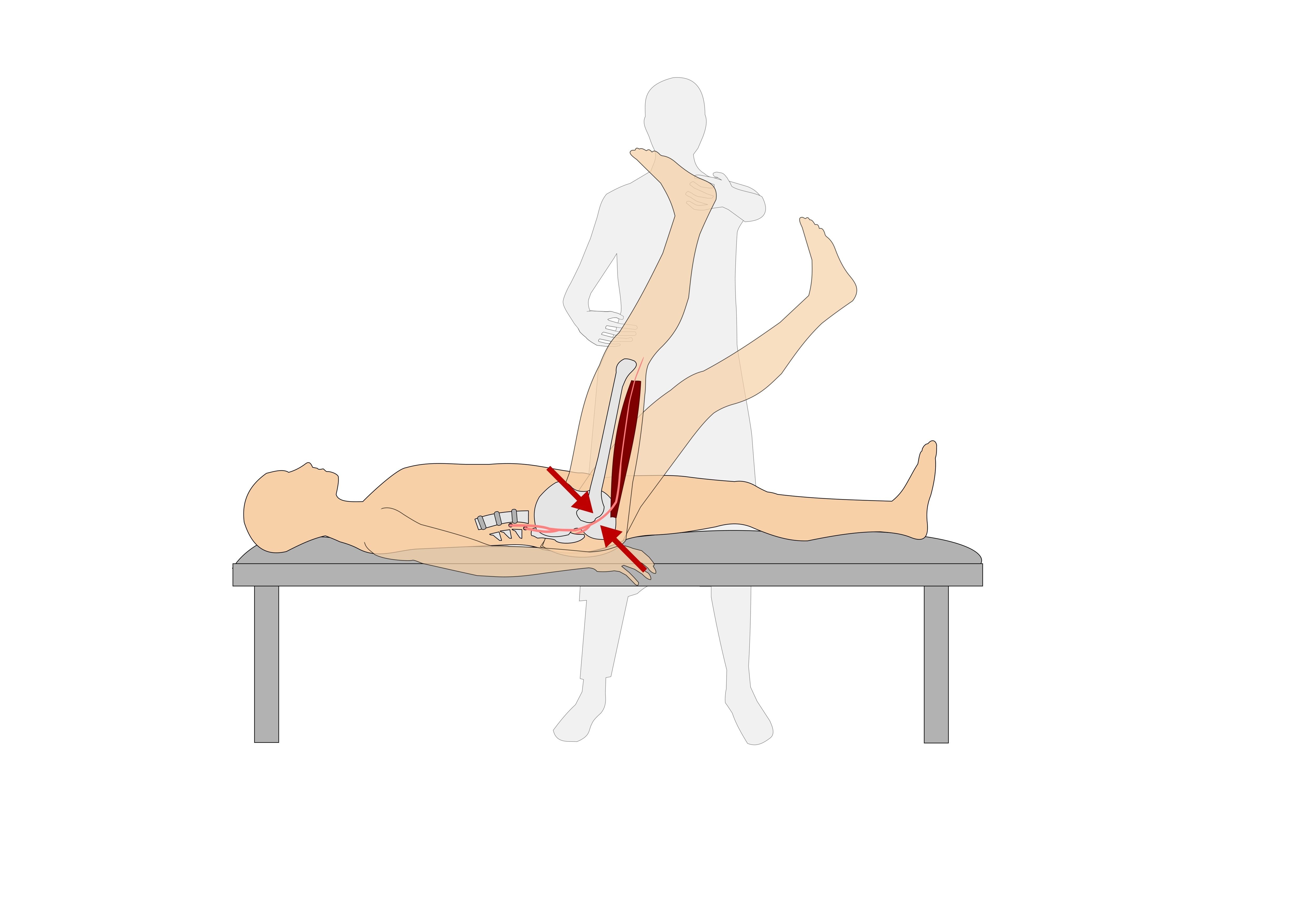 Terapeuta unosi wyprostowaną kończynę dolną do momentu pojawienia się dolegliwości bólowych. W przypadku zdrowych osób, kończynę można podnieść prawie do kąta prostego, natomiast w przypadku istniejących patologii, pojawia się ból w odcinku lędźwiowym kręgosłupa oraz w kończynie:
Terapeuta unosi wyprostowaną kończynę dolną do momentu pojawienia się dolegliwości bólowych. W przypadku zdrowych osób, kończynę można podnieść prawie do kąta prostego, natomiast w przypadku istniejących patologii, pojawia się ból w odcinku lędźwiowym kręgosłupa oraz w kończynie:
- ostry i szybko narastający ból wskazuje na podrażnienie korzenia nerwowego
- powoli narastający ból może być wynikiem zmian zwyrodnieniowych w obrębie kręgosłupa, podrażnienia więzadeł miednicy lub wzmożonego napięcia grupy kulszowo-goleniowej
Badanie neurologiczne przeprowadzane jest w celu wykrycia zaburzeń czucia, siły mięśniowej i odruchów. W zaawansowanych stadiach mogą być obecne: segmentarna niedoczulica, zaniki mięśniowe i niedowłady, osłabienie lub całkowity zaniki odruchów, a także zaburzenia troficzne.
Często w celu potwierdzenia lub wykluczenia postawionej diagnozy - rwy kulszowej wykonuje się badania dodatkowe:
- RTG – najczęściej w pierwszym okresie, gdy sugerowana jest możliwość urazu lub podejrzenie zmian nowotworowych.
- MRI (rezonans magnetyczny) – dokładne badanie obrazujące stan tkanek miękkich oraz rdzenia kręgowego.
Reklama
Nerw kulszowy
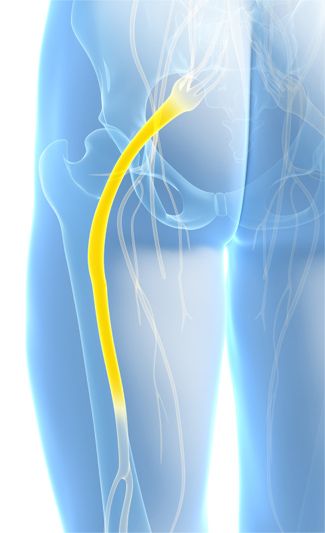 Nerw kulszowy (n. ischiadicus) to najdłuższy i najgrubszy nerw w ludzkim ciele, który zaopatruje kończynę dolną od stopy, przez goleń aż do tylnej powierzchni uda. W skład nerwu kulszowego wchodzą włókna nerwów rdzeniowych z segmentów L4-S3.
Nerw kulszowy (n. ischiadicus) to najdłuższy i najgrubszy nerw w ludzkim ciele, który zaopatruje kończynę dolną od stopy, przez goleń aż do tylnej powierzchni uda. W skład nerwu kulszowego wchodzą włókna nerwów rdzeniowych z segmentów L4-S3.
Nerw jest grubym pasmem (około 1,5 cm szerokości) wychodzącym z miednicy przez otwór kulszowy większy, biegnąc pod mięśniem gruszkowatym. Po opuszczeniu miednicy nerw kieruje się ku dołowi, w kierunku dołu podkolanowego, gdzie rozgałęzia się na nerw piszczelowy i strzałkowy wspólny.
W swoim przebiegu, nerw biegnie pod mięśniem pośladkowym wielkim, który całkowicie go przykrywa. Następnie kierując się do dołu, wychodząc spod mięśnia pośladkowego – jest to miejsce, w którym nerw położony jest najbardziej powierzchownie, nerw przebiega pod mięśniami zginaczami uda, a dokładnie w bruździe między mięśniem dwugłowym uda i półbłoniastym. Nerw dochodzi do górnej krawędzi dołu podkolanowego, gdzie rozchodzi się na dwie gałęzie:
- nerw piszczelowy stanowi przedłużenie nerwu kulszowego
- nerw strzałkowy wspólny przechodzi na boczną stronę podudzia
Reklama
Rwa kulszowa przyczyny
W większości przypadków rwa kulszowa spowodowana jest uciskiem przez krążek międzykręgowy. Anatomia kręgosłupa w odcinku lędźwiowym sprzyja wystąpieniu zaburzeń ze względu na bliskie sąsiedztwo korzeni nerwowych i krążków międzykręgowych (niewielkie wysunięcie może prowokować ucisk na korzeń). Krążek przesuwać się może w różnych kierunkach i od tego w dużej mierze zależą objawy. Przesunięcie do przodu może nie prowokować żadnych objawów, natomiast w przypadku wypuklin/przepuklin tylno-centralnych lub tylno-bocznych pojawia się ból o przebiegu zgodnym z dermatomem.
Wśród innych przyczyn rwy kulszowej wyróżnia się:
- stenoza kanału kręgowego czyli zwężenie ograniczające światło kanału kręgowego, w wyniku którego dochodzi do ucisku na rdzeń kręgowy lub korzenie nerwowe. W zależności od zaawansowania choroby, ucisk może dotyczyć pojedynczego korzenia lub „pęczka” korzeni zwanego „końskim ogonem”. Charakterystyczne dla ucisku „pęczka” poza bólem w odcinku lędźwiowo-krzyżowym jest występowanie chromania neurologicznego, objawiającego się uczuciem osłabienia mięśni kończyn dolnych po przejściu pewnego dystansu.
- kręgozmyk czyli patologiczne przemieszczenie kręgu wyżej leżącego ku przodowi, w stosunku do kręgu leżącego niżej. Prowokowanie dolegliwości korzeniowych związane jest ze zmianą geometrii kręgosłupa i zmniejszeniem przestrzeni międzykręgowych, w których biegną korzenie. Kręgozmyk może być także konsekwencją toczącego procesu zwyrodnieniowego i wówczas do przemieszczenia kręgu dochodzą patologiczne zmiany krążka międzykręgowego, wpływające na drażnienie korzeni nerwowych.
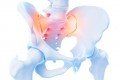
- zespół mięśnia gruszkowatego jest wynikiem patologicznego napięcia mięśnia. Mięsień znajduje się w pośladku, pomiędzy kością krzyżową a krętarzem kości udowej. Tuż poniżej mięśnia przebiega nerw kulszowy, dlatego nawet niewielkie zaburzenia w obrębie mięśnia wpływają niekorzystnie na nerw. Typowym objawem zespołu jest promieniowanie bólu wzdłuż całej kończyny dolnej.
- Infekcje i zmiany nowotworowe w obrębie kręgosłupa bardzo rzadko są przyczyną rwy kulszowej.
Objawy rwy kulszowej
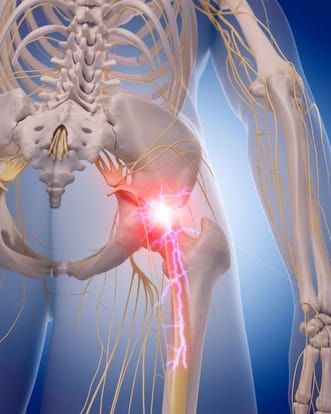 Typowym objawem rwy kulszowej jest bardzo silny i nagły ból, który dotyczy odcinka lędźwiowo-krzyżowego, pośladków i kończyny dolnej. Jest to ból promieniujący, często opisywany przez pacjentów jako: drętwienie, cierpnięcie, mrowienie czy drażnienie nogi prądem. W czasie silnego ataku bólu, dochodzi do skurczu mięśni tułowia, który wykrzywia tułów - jest to typowa pozycja „uciekania” od bólu.
Typowym objawem rwy kulszowej jest bardzo silny i nagły ból, który dotyczy odcinka lędźwiowo-krzyżowego, pośladków i kończyny dolnej. Jest to ból promieniujący, często opisywany przez pacjentów jako: drętwienie, cierpnięcie, mrowienie czy drażnienie nogi prądem. W czasie silnego ataku bólu, dochodzi do skurczu mięśni tułowia, który wykrzywia tułów - jest to typowa pozycja „uciekania” od bólu.
W zaawansowanych stadiach do bólu i zaburzeń czuciowych dołączają spadek siły mięśniowej oraz zmniejszenie lub zniesienie odruchów. Często dochodzi także do nasilania dolegliwości bólowych przy kichaniu, kaszlu czy parciu, gdyż zwiększa się ciśnienie płynu mózgowo-rdzeniowego, a przez to także nacisk na korzenie jest większy.
Charakterystyczna jest lokalizacja objawów, które odczuwane są przez pacjenta zgodnie z przebiegiem dermatomów (obszar zaopatrywany przez nerw). Dokładna lokalizacja objawów pozwala na ustalenie poziomu, na którym doszło do ucisku nerwu.
Reklama
Przebieg rwy kulszowej – faza ostra i przewlekła
- Faza ostra rwy kulszowej charakteryzuje się wystąpieniem nagłego bólu. Czasami brak jest zauważalnej przyczyny, natomiast zdarza się także, że jest ona konsekwencją dźwignięcia, szarpnięcia, nagłego wstania lub po prostu gwałtownego ruchu. W fazie ostrej ataki bólu są tak silne, iż często unieruchamiają pacjentów, każdy ruch prowokuje narastanie dolegliwości.
Czas trwania fazy ostrej obejmuje kilka dni, a głównym postępowaniem jest farmakoterapia i odpoczynek w pozycjach przeciwbólowych.
- Faza przewlekła rwy kulszowej rozpoczyna się po ustąpieniu ostrych ataków. Czas trwania fazy przewlekłej jest sprawą bardzo indywidualną, na którą składa się kilka czynników: stan zdrowia, przyczyna czy wdrożone postępowanie.
Faza ta wymaga wprowadzenia intensywnej rehabilitacji oraz edukacji pacjenta, w celu ograniczenia ryzyka nawrotu. Nieleczona faza przewlekła może być przyczyną długotrwałych problemów wynikających z ograniczeń ruchowych, przykurczy mięśniowych a w konsekwencji zaburzeń postawy ciała.
Postępowanie przy rwie kulszowej
Aby leczenie rwy kulszowej było skuteczne trzeba zdiagnozować przyczynę, która prowokuje objawy. Zdecydowana większość przypadków dobrze reaguje na leczenie zachowawcze, które opiera się na farmakoterapii oraz rehabilitacji.
Leczenie w fazie ostrej polega na odpoczynku w pozycjach przeciwbólowych oraz podawaniu leków przeciwzapalnych, przeciwbólowych oraz rozkurczowych. Dobór pozycji przeciwbólowej jest indywidualną kwestią, istnieje kilka zalecanych pozycji, ale każdy pacjent musi sam znaleźć pozycję, która nie będzie prowokowała dolegliwości.
Przykładowe pozycje przeciwbólowe
- Leżenie tyłem z przyciągniętymi nogami do brzucha
- Leżenie bokiem z przyciągniętymi nogami do brzucha – pozycja embrionalna
- Leżenie tyłem z nogami zgiętymi w stawach biodrowych i kolanowych do 90⁰, opartymi np. na krześle
- Leżenie tyłem ze zgiętymi nogami w stawach kolanowych – koc pod kolanami
Zalecane są częste zmiany pozycji (co 30 minut), a także maksymalne rozluźnienie mięśni tułowia – brak bólu pozwala na rozluźnienie się.
U pacjentów, u których możliwy jest jakikolwiek bezbolesny ruch, wskazane są także mobilizacje kręgosłupa w kierunkach niebolesnych. Jest to o tyle ważne, że cykliczny ruch powoduje regularne nawadnianie i odwadnianie krążka międzykręgowego, co wpływa na szybsze usuwanie nagromadzonych substancji zapalnych.
Postępowanie w fazie przewlekłej ma na celu usprawnienie pacjenta, niedopuszczenie do trwałych zaburzeń, a także zmniejszenie ryzyka kolejnego ataku. Ważnym elementem leczenia jest ruch i wszelkie jego formy oraz indywidualna terapia wykorzystująca:
- Terapie manualną
- Techniki dla tkanek miękkich
- Kinesiology taping
- Ćwiczenia metodą McKenzie
Prowadzone są także ćwiczenia, które mają na celu:
- Poprawę ruchomości kręgosłupa
- Dążenie do równowagi mięśniowej (wzmacnianie osłabionych mięśni, rozciąganie przykurczonych)
- Poprawę elastyczności przykurczonych struktur
- Reedukację wzorców ruchowych
- Wzmocnienie głębokich mięśni stabilizujących
- Poprawę stabilizacji lokalnej i globalnej
Zdarzają się jednak przypadki, w których leczenie zachowawcze nie przynosi zamierzonych efektów lub gdy pojawiają się „sygnały ostrzegawcze” będące wskazaniem do leczenia operacyjnego. Konsultacji lekarskiej wymagają wszelkie objawy neurologiczne: zaburzenia czucia, spadek siły mięśniowej, opadająca stopa. Natomiast szybkiej interwencji chirurgicznej wymaga stan, w którym doszło do zaburzenia funkcjonowania mięśni zwieraczy.
Wybór metody leczenia chirurgicznego zależny jest od przyczyny rwy kulszowej:
- Stabilizacja kręgosłupa – zabieg polegający na wszczepieniu implantów, które odpowiadają za zespolenie sąsiednich kręgów. Zabieg zalecany jest przy chorobie zwyrodnieniowej, kręgozmyku, zmianach nowotworach czy stanach pourazowych.
- Elektroterapia śróddyskowa – małoinwazyjny zabieg polegający na wprowadzeniu do wnętrza krążka międzykręgowego elektrody. Napięcie płynące z elektrody powoduje podniesienie temperatury, a w konsekwencji częściowe odparowanie wody i zmniejszenie nacisku. Elektroterapia śróddyskowa zalecana jest przy niewielkich wypuklinach krążka międzykręgowego.
- Discektomia lędźwiowa – zabieg usunięcia części krążka międzykręgowego, głównie jądra miażdżystego uciskającego na korzeń nerwowy. Zabieg wykonywany jest w przypadku dużych wypuklin i przepuklin.
Reklama
Zapobieganie atakom rwy kulszowej
Na zdrowie kręgosłupa pracuje się całe życie, codzienne czynności, nawyki czy praca zawodowa odbijają swoje piętno. Dlatego tak ważna jest profilaktyka i przestrzeganie podstawowych zasad ergonomii przy wykonywaniu najprostszych czynności.
- Prawidłowa postawa ciała w czasie pozycji siedzącej, stojącej czy leżącej:
- równomierne obciążanie
- unikanie zakładania nogi na nogę
- utrzymywanie prostych pleców
- unikanie spania w pozycji leżenia bokiem, wskazane leżenie na wznak
- Poprawne podnoszenie ciężarów:
- zakazane podnoszenie na prostych nogach i zgiętym tułowiu
- równomierne rozkładanie ciężaru na dwie strony
- Kontrola masy ciała
- Regularna aktywność fizyczna
- Unikanie używek
- Unikanie gwałtownych, skrętnych ruchów tułowia, zwłaszcza z obciążeniem zewnętrznym
- Regularne przerwy w pracy, w czasie których należy wykonywać ćwiczenia pobudzające i rozciągające – wskazane przede wszystkim w pracy biurowej
Autor: mgr Katarzyna Kumor, Fizjoterapeuta