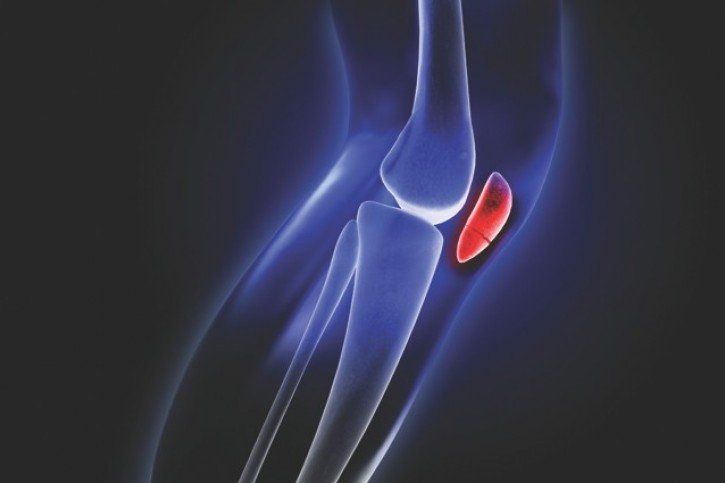
Chondromalacja rzepki nazywana także rozmiękaniem chrząstki jest postępującym procesem, który finalnie prowadzi do destrukcji rzepki. Wśród przyczyn wyróżnia się mechanizmy bezpośrednie (uraz stawu kolanowego) lub pośrednie (koślawość kolan, wysoki wzrost, nadwaga czy płaskostopie). Zmiany dotykające rzepkę powodują rozwłóknienie struktury, powstawanie szczelin, a w konsekwencji zmiany zwyrodnieniowe w obrębie stawu rzepkowo-udowego.
Reklama
Chondromalacja jest jednym z najczęstszych schorzeń rzepki, które objawia się bólem kolana w czasie obciążania (wstawanie z krzesła, wchodzenie po schodach), a także uczuciem „trzaskania” czy „chrupania” podczas ruchów zginania i prostowania stawu.
Biomechanika stawu kolanowego i rola chrząstki stawowej
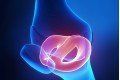
Staw kolanowy jest jednym z bardziej złożonych stawów w organizmie człowieka, który składa się z trzech składowych, bezpośrednio współpracujących ze sobą. Powierzchnie stawowe utworzone są przez kłykcie kości udowej i piszczelowej oraz rzepkę i powierzchnię rzepkową na kości udowej.
Rzepka jest płaską, trójkątną trzeszczką umiejscowioną z przodu stawu kolanowego, łączącą się z kością udową – tworząc staw rzepkowo-udowy. Położona jest pod ścięgnem mięśnia czworogłowego uda, co sprawia, iż każde napięcie mięśnia wywołuje jej ruch.
Staw rzepkowo-udowy odpowiada za mechanizm wyprostny stawu kolanowego, a sama rzepka w tym układzie spełnia funkcje:
- amortyzatora – przenosi obciążenia dynamiczne
- zwiększa ramię siły mięśnia czworogłowego – przy kącie zgięcia 45⁰ bez rzepki mięsień czworogłowy uda traci około 30% siły
- ochronną – rzepka bywa nazywana „czapką kolana”, co wynika z jej funkcji zabezpieczającej przedni przedział kolana, zarówno w zgięciu jak i wyproście
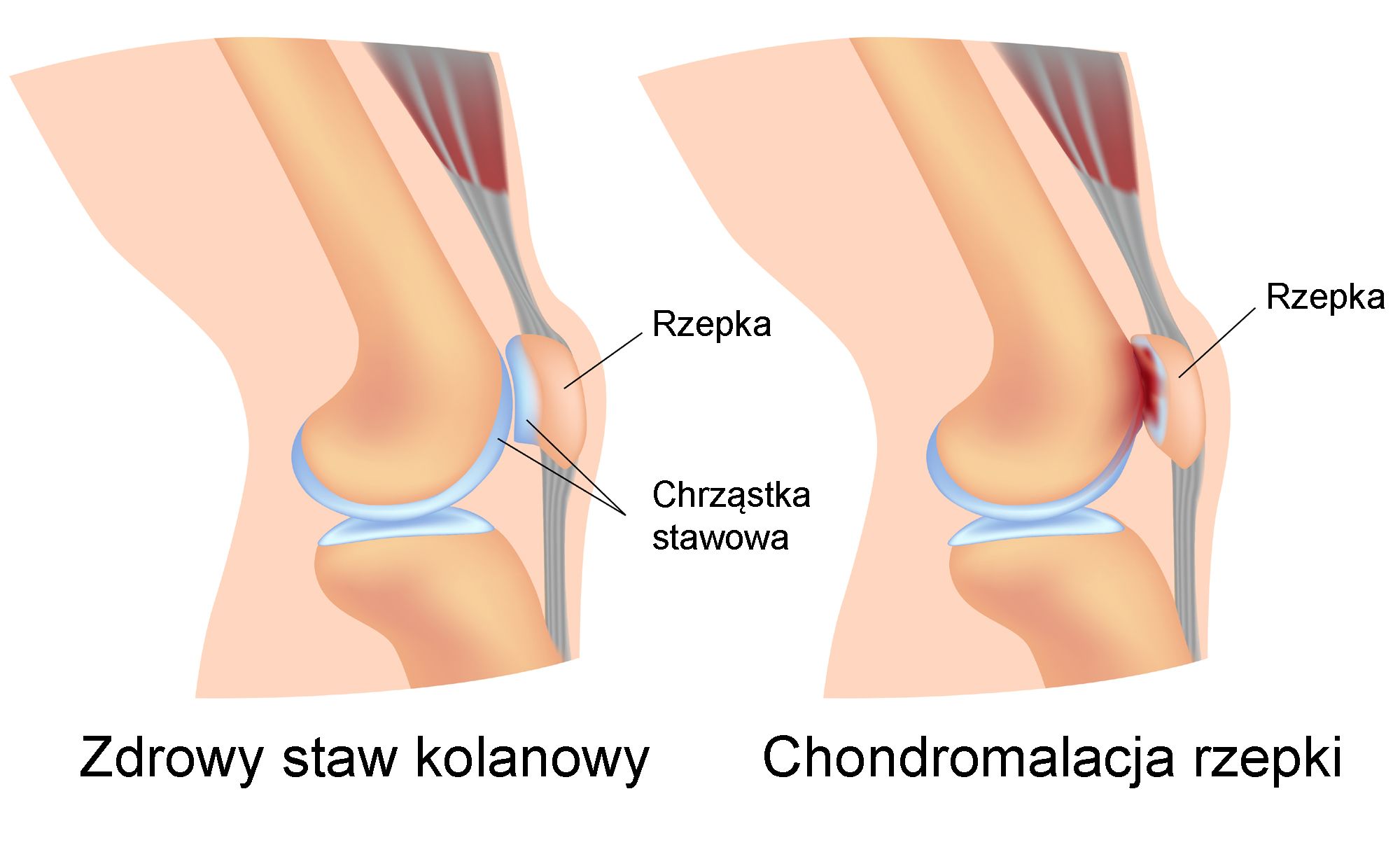 W związku z pełnionymi funkcjami rzepka pokryta jest bardzo grubą warstwą chrząstki stawowej (najgrubsza warstwa która występuje w ciele człowieka- nawet do 6mm). Jednak nawet gruba warstwa chrząstki nie zabezpiecza rzepki przed nadmiernymi obciążeniami, co związane jest z brakiem własnego unaczynienia i unerwienia. Powoduje to, iż odżywianie chrząstki zachodzi przede wszystkim przez płyn stawowy, a ona sama nie posiada zdolności regeneracyjnych, więc zachodzący proces degeneracji jest nieodwracalny (samoistnie) Problemem okazuje się także brak unerwienia, co sprawia, że dopiero poważne uszkodzenie struktury chrząstki daje dolegliwości bólowe, dlatego też pacjenci zgłaszają się w zaawansowanym stadium.
W związku z pełnionymi funkcjami rzepka pokryta jest bardzo grubą warstwą chrząstki stawowej (najgrubsza warstwa która występuje w ciele człowieka- nawet do 6mm). Jednak nawet gruba warstwa chrząstki nie zabezpiecza rzepki przed nadmiernymi obciążeniami, co związane jest z brakiem własnego unaczynienia i unerwienia. Powoduje to, iż odżywianie chrząstki zachodzi przede wszystkim przez płyn stawowy, a ona sama nie posiada zdolności regeneracyjnych, więc zachodzący proces degeneracji jest nieodwracalny (samoistnie) Problemem okazuje się także brak unerwienia, co sprawia, że dopiero poważne uszkodzenie struktury chrząstki daje dolegliwości bólowe, dlatego też pacjenci zgłaszają się w zaawansowanym stadium.
Reklama
Klasyfikacja uszkodzeń chrząstki rzepki – klasyfikacja wg Outerbridge`a
Jedną z najpopularniejszy klasyfikacji chondromalacji jest klasyfikacja wg Outerbridge`a, która dzieli ją na 4 stopnie:
I⁰ - zmiany powierzchowne, w obrębie chrząstki stwierdza się spluszowacenie i zmiękczenie
II⁰ - zmiany sięgające do połowy grubości chrząstki stawowej, stwierdza się pęknięcia i niepełną fragmentację chrząstki (szczeliny nie większe niż 1,25mm)
III⁰ - zmiany sięgające powyżej połowy grubości chrząstki, stwierdza się pęknięcia pełnej grubości (szczeliny większe niż 1,25mm), które sięgają do kości podchrzęstnej
IV ⁰ - ubytek chrząstki stawowej prowadzący do odsłonięcia kości podchrzęstnej
Przyczyny
Przyczyny prowokujące rozwój chondromalacji rzepki można podzielić ze względu na etiologię:
- pourazowe – każdy uraz, upadek czy powtarzające się przeciążenia prowadzą do osłabienia chrząstki stawowej
- dysplastyczne – wadliwe ukształtowanie powierzchni stawowych, przede wszystkim stawu rzepkowo-udowego lub zbyt bliskie ustawienie rzepki względem kości udowej prowadzą do drażnienia chrząstki – konflikt w stawie SRU (rzepkowo-udowym). Także wszelkie zaburzenia osi stawu kolanowego (koślawienie, szpotawienia) bądź stopy (płaskostopie) mogą być czynnikami determinującymi do rozwoju chondromalacji.
- idiopatyczne (niewiadomego pochodzenia) – duża część przypadków chondromalacji, w których nie można określić przyczyny powstawania zmian degeneracyjnych.
- inne – konsekwencja chorób (np. jałowa martwica kości) bądź powikłanie stosowania leków(leki steroidowe)
Reklama
Objawy chondromalacji
Reklama
Głównym objawem chondromalacji rzepki jest ból kolana, lokalizujący się w przednim przedziale kolana. Ból ten zdecydowanie się nasila podczas chodzenia, wchodzenia bądź schodzenia po schodach, przysiadach, ale także w niektórych przypadkach jest bardzo uciążliwy w spoczynku.
Poza dolegliwościami bólowymi, pacjenci zgłaszają następujące objawy:
- uczucie sztywności stawu
- pojawiające się obrzęki, zwłaszcza po przeciążeniu stawu
- „trzeszczenie”, „chrupanie” w stawie, wywołane tarcie nierównych powierzchni stawowych
- uczucie niestabilności stawu
Diagnostyka
Rozpoznanie chondromalacji rzepki oparte jest o wywiad, badanie kliniczne oraz badania dodatkowe. Pacjenci którzy trafiają do lekarzy najczęściej uskarżają się na dolegliwości bólowe stawu kolanowego, które pojawiają się w czasie chodu (zwłaszcza po schodach), bóle nocne, a także pojawiające się trzeszczenia stawu oraz jego blokowanie.
Zgłaszane dolegliwości lokalizują się w przednim przedziale stawu, choć czasem mogą być rozlane na cały staw. W wywiadzie pojawia się uraz, choć najczęściej dolegliwości nie pojawiają się bezpośrednio po nim. Typowym objawem, a jednocześnie przyczyną wizyty w gabinecie są częste wysięki do stawu.
W badaniu klinicznym pacjenta ocenia się całościowo, oceniając chód, ewentualne zaburzenia osi kończyny czy blizny. W ramach badania wykonuje się szereg testów (łąkotkowe, więzadłowe, testy stawu rzepkowo-udowego), a także bada się obecność płynu w stawie i jego ocieplenie.
Ważne jest aby badanie obejmowało obie kończyny, w celu wychwycenia różnic między nimi, dotyczących zakresu ruchomości, siły mięśniowej, bolesności palpacyjnej, a także oceny toru przesuwalności rzepki oraz występującego tarcia podczas przesuwania.
Wśród badań dodatkowych jednym z podstawowych i rutynowych badań jest prześwietlenie rentgenowskie, które wykonywane jest w projekcji przednio-tylnej, bocznej oraz osiowej. Zarówno projekcja przednio-tylna jak i boczna dają tylko orientacyjny obraz ustawienia rzepki, zdecydowanie dokładniejsza okazuje się projekcja osiowa wykonywana w zgięciu stawu kolanowego 45⁰ (projekcja wg Merchanta). Kolejnymi badaniami wykorzystywanymi w diagnostyce są USG (badanie wykorzystywane głównie do oceny tkanek leżących powierzchnie, choć w ostatnich latach coraz szerzej wykorzystywane do oceny chrząstki stawowej) i MRI, czyli rezonans magnetyczny, który jest najdokładniejszym badaniem (nieinwazyjnym). Obraz z rezonansu pozwala na diagnostykę patologii chrząstki oraz ocenę stopnia zmian. Ostatnim i zdecydowanie najwięcej wnoszącym do diagnostyki badaniem jest artroskopia, która charakteryzuje się niewielką inwazyjnością. Dzięki wprowadzeniu do stawu narzędzi możliwe jest obiektywne zbadanie zmian w obrębie rzepki
Reklama
Leczenie chondromelacji rzepki
Wybór metody leczenia stawu zależny jest od stadium zmian w obrębie rzepki. Powszechnie stosowane jest leczenie zachowawcze, zwłaszcza w początkowym etapie chondromalacji. Natomiast leczenie operacyjne zarezerwowane jest dla zaawansowanych zmian lub przypadków nie poddających się leczeniu zachowawczemu.
Cele leczenia:
- redukcja dolegliwości bólowych i stanu zapalnego
- odzyskanie pełnego zakresu ruchu w stawie
- torowanie prawidłowych wzorców ruchowych
- przywracanie równowagi mięśniowej mięśni oddziałujących na staw kolanowy
- regeneracja chrząstki stawowej (farmakoterapia, leczenie operacyjne)
Leczenie zachowawcze
Leczenie zachowawcze w przypadku chondromalacji rzepki wykorzystuje wiele metod, które można podzielić na:

- leczenie fizykoterapeutyczne – wykorzystywane są zabiegi redukujące dolegliwości bólowe, wyciszające stan zapalny, a także przyśpieszające regenerację tkanek:

- leczenie kinezyterapeutyczne (usprawnianie lecznicze) – opiera się o modyfikację aktywności fizycznej, dążenie do równowagi mięśniowej, poprawę zakresów ruchomości oraz edukację pacjenta. W przypadku osób z nadwagą, ważnym aspektem jest także redukcja masy ciała poprzez bezpieczne aktywności (w odciążeniu).
- leczenie farmakologiczne – w zależności od stopnia zmian oraz zgłaszanych objawów lekarz dopiera odpowiednie preparaty:
- 1) niesteroidowe leki przeciwzapalne – zmniejszają stan zapalny i redukują dolegliwości bólowe
- 2) leki sterydowe – silne działanie przeciwbólowe i przeciwzapalne, podawane bezpośrednio do stawu. Niestety niosą za sobą ryzyko skutków ubocznych
- 3) leki poprawiające metabolizm chrząstki stawowej – są to preparaty, które przyśpieszają regenerację chrząstki, poprzez dostarczanie składników budujących chrząstkę. Leki podawane są doustnie lub bezpośrednio wstrzykiwane do stawu. Podawane preparaty zawierają przede wszystkim: siarczan glukozaminy, siarczan chondroityny, kolagen czy kwas hialuronowy – składniki te, bardzo mocno odżywiają i nawilżają chrząstkę stawową.
- zaopatrzenie ortopedyczne – zaopatrzenie ortopedyczne na ma celu odciążenie stawu rzepkowo-udowego, co poprawia warunki dla regeneracji chrząstki. Wykorzystywane ortezy stabilizują rzepkę, zmieniają tor jej przesuwu oraz zmniejszają nacisk rzepki na kość udową.
Pierwszym krokiem w przypadku rozpoznania zmian o charakterze chondromalacji powinno być podjęcie próby leczenia zachowawczego, ponieważ blisko 70% pacjentów czuje istotną poprawę.
Reklama
Leczenie operacyjne
Leczenie operacyjne w zależności od stopnia zmian rzepki oraz innych zaburzeń może obejmować:
- zabiegi na powierzchniach stawowych
- zabiegi korygujące zaburzenia biomechaniczne
Podstawowe zabiegi wykonywane są metodą artroskopową, co sprawia, iż pacjent szybciej dochodzi do zdrowia, a tkanki okołostawowe ulegają znacznie mniejszym uszkodzeniom. Często wykonywanym zabiegiem jest chondroplastyka, który polega na usunięciu uszkodzonej warstwy chrząstki oraz oczyszczeniu i wyrównaniu powierzchni stawowej. W efekcie uzyskuje się gładką powierzchnię, niestety jednak o mniejszej odporności mechanicznej. W przypadku bardziej zaawansowanych zmian chrząstki wykonuje się zabiegi:
- pobudzające regenerację chrząstki - nawiercenia otworów do kości podchrzęstnej, mikrozłamania czy abrazja. Są to zabiegi, które dzięki głębokiej penetracji pozwalają na wypłynięcie ze szpiku kostnego komórek tłuszczowych i krwi, które wypełnią ubytki w chrząstce komórkami mezenchymalnymi. Komórki te stymulują powstawanie tkanki chrząstkopodobnej, która po okresie około 6-8 tygodni przypomina budową chrząstkę (zawiera kolagen i proteoglikany).
- przeszczepy chrzęstno-kostne – wykorzystują przeszczepy własne (autogenne) lub przeszczepy zewnętrzne (allogenne). Najczęściej do przeszczepu pobierany jest bloczek chrzęstno-kostny z bocznej lub przyśrodkowej powierzchni kłykcia kości udowej lub dołu międzykłykciowego.
- wypełnianie ubytków chrząstki stawowej – do wypełnień wykorzystuje się biomateriały, które stanowią pewnego rodzaju rusztowanie dla komórek wypełniających ubytki. Zabieg polega na nawierceniu miejsca ubytku i umieszczeniu biomateriału, który zostanie obudowany własnymi komórkami.
- plastyka płatami okostnowymi lub endoprotezy stawów rzepkowo-udowych – są to zabiegi wykonywane przy dużych zmianach degeneracyjnych chrząstki.
Wśród przyczyn prowokujących chondromalację rzepki wyróżnia się także zaburzenia osiowe oraz dysfunkcyjność tkanek miękkich. Dlatego też, czasami konieczne są zabiegi korygujące:
- osteomie korygujące oś kolana
- osteomie rzepki
- zabiegi na tkankach miękkich – poprawa toru przesuwu rzepki
Reklama
Odżywianie chrząstki zachodzi głównie poprzez płyn stawowy, który wytwarzany jest w czasie ruchu. W związku z tym zarówno w trakcie leczenia zachowawczego jak i rehabilitacji po leczeniu operacyjnym zabronione jest unieruchamianie stawu kolanowego. W zależności od stanu pacjenta zalecane są mobilizacje rzepki, bierne i czynne ćwiczenia zakresów ruchomości, a także ćwiczenia wzmacniające. Po zabiegach operacyjnych na chrząstce, zalecane jest częściowe odciążanie kończyny dolnej przez okres około 6-8 tygodni, aby stworzyć dobre warunki dla regenerującej się chrząstki.
Opracowała:
mgr fizjoterapii Katarzyna Kumor